Nutrición en pacientes con Enfermedad Renal Crónica Avanzada en Tratamiento Conservador
Introducción
La enfermedad renal crónica (ERC) constituye un problema creciente de salud pública a nivel mundial. Según datos del Global Burden of Disease Study, la prevalencia de ERC ha aumentado de forma sostenida en las últimas décadas, estimándose que afecta actualmente a más del 10% de la población adulta. Además, su impacto en morbimortalidad continúa en ascenso y se proyecta que en las próximas décadas se sitúe entre las principales causas de muerte en países desarrollados. Este incremento se relaciona con el envejecimiento poblacional y con la elevada prevalencia de diabetes, hipertensión arterial y enfermedad cardiovascular [1][2].
En los estadios avanzados (G4–G5), la ERC se asocia a una elevada carga de síntomas, deterioro funcional progresivo, fragilidad y aumento de la mortalidad. Tradicionalmente, el inicio de tratamiento renal sustitutivo (TRS) se ha considerado la evolución natural de la enfermedad en estadio G5. Sin embargo, en pacientes de edad avanzada, con alta comorbilidad, deterioro funcional o expectativa de vida limitada, el inicio de diálisis puede no aportar beneficio en supervivencia y sí un impacto significativo en la calidad de vida.
En este contexto, el Manejo Renal Conservador (MRC) se reconoce como una alternativa terapéutica válida y basada en la evidencia para determinados pacientes con ERC avanzada. El MRC consiste en un abordaje integral, activo y multidisciplinar dirigido a personas con ERC estadio G5 que optan por no iniciar diálisis. Sus objetivos incluyen [3][4][5]:
• Retrasar la progresión de la enfermedad en la medida de lo posible.
• Prevenir y tratar las complicaciones metabólicas.
• Integrar de forma precoz los principios de cuidados paliativos.
• Favorecer la toma de decisiones compartida.
• Controlar la carga sintomática.
• Proporcionar apoyo tanto al paciente como a sus familiares
• Priorizar la calidad de vida.
En este modelo asistencial, la nutrición ocupa un papel central. La malnutrición y el síndrome de desgaste proteico-energético son altamente prevalentes en la ERC avanzada, especialmente en pacientes en tratamiento conservador [6]. Su etiología es multifactorial, incluyendo anorexia urémica, inflamación crónica, acidosis metabólica, alteraciones hormonales, comorbilidad asociada y restricciones dietéticas acumulativas [7]. La presencia de malnutrición se asocia de manera consistente con peor evolución clínica, mayor fragilidad, deterioro funcional y aumento de la mortalidad.
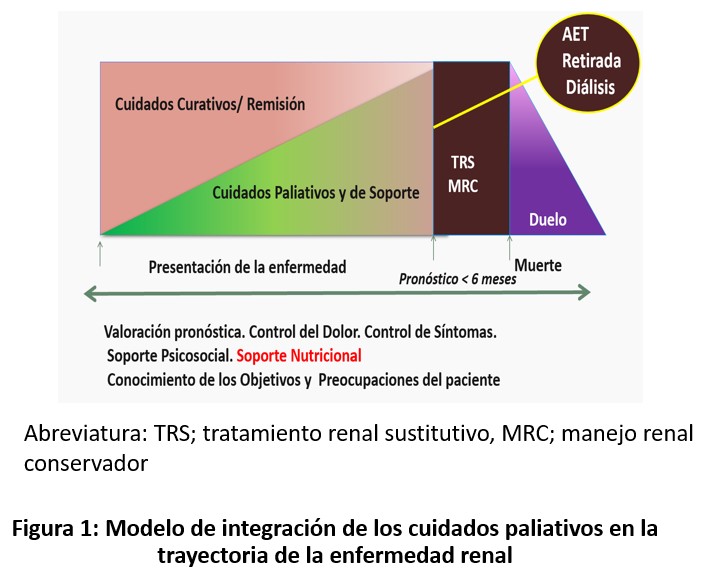
El abordaje nutricional en la ERC avanzada conservadora debe, por tanto, equilibrar objetivos potencialmente divergentes: por un lado, modular factores implicados en la progresión renal y en las complicaciones metabólicas; por otro, evitar restricciones innecesarias que puedan agravar la malnutrición, disminuir la autonomía o deteriorar la calidad de vida. Este equilibrio exige un enfoque individualizado, dinámico y centrado en los valores y preferencias del paciente. De igual forma, este abordaje debe ser multidisciplinar, integrando la figura de los Dietistas-Nutricionistas, los cuales resultan imprescindibles para un abordaje correcto de la malnutrición en sus diferentes encuadres (fragilidad, sarcopenia...), y de los Paliativos, con el fin de asegurar una buena calidad de cuidados hasta el final de la vida [8][9][10] (Figura 1) (ver https://www.nefrologiaaldia.org/es-articulo-adecuacion-del-esfuerzo-terapeutico-en-la-enfermedad-renal-cronica-ava-618)
El presente capítulo aborda los fundamentos fisiopatológicos, la valoración nutricional y las recomendaciones específicas en pacientes con ERC avanzada en manejo conservador, integrando la perspectiva nefrológica y paliativa dentro de un modelo de atención multidisciplinar.
Bases fisiopatológicas de la malnutrición en la ERCA conservadora
La malnutrición en la enfermedad renal crónica avanzada (ERCA) constituye un proceso complejo y multifactorial resultado de la interacción entre alteraciones metabólicas propias de la uremia, inflamación crónica, comorbilidad asociada, envejecimiento y factores relacionados con la ingesta alimentaria. En el contexto del MRC, estos mecanismos adquieren especial relevancia debido al perfil clínico de los pacientes, habitualmente de edad avanzada, frágiles y con elevada carga sintomática [6][7].
1. Uremia y anorexia urémica: La progresiva acumulación de toxinas urémicas altera múltiples vías metabólicas y neurohormonales implicadas en la regulación del apetito. Se ha descrito disfunción de los circuitos hipotalámicos reguladores del hambre y la saciedad, así como alteraciones en hormonas orexigénicas y anorexigénicas (leptina, grelina, péptido YY). Además, la uremia se asocia a síntomas que impactan directamente en la ingesta: náuseas, vómitos, disgeusia, halitosis urémica, plenitud precoz y xerostomía. Esta combinación favorece la denominada anorexia urémica, que conduce a una reducción sostenida de la ingesta energética y proteica.
2. Inflamación crónica y catabolismo proteico: La ERCA se caracteriza por un estado inflamatorio crónico de bajo grado, mediado por citocinas como IL-6, TNF-α y PCR elevada. La inflamación incrementa el gasto energético basal, activas vías proteolíticas (ubiquitina-proteasoma), induce resistencia anabólica muscular y disminuye la síntesis proteica. Este entorno catabólico favorece el desarrollo del síndrome de desgaste proteico-energético (DPE), altamente prevalente en estadios G4–G5.
3. Acidosis metabólica: La acidosis metabólica crónica, frecuente cuando el filtrado glomerular desciende por debajo de 30 ml/min/1,73 m², estimula la degradación muscular a través de la activación del sistema ubiquitina-proteasoma y aumenta la oxidación de aminoácidos de cadena ramificada. Asimismo, reduce la sensibilidad a la insulina y a la hormona del crecimiento, contribuyendo a la pérdida de masa muscular. La corrección de la acidosis (objetivo bicarbonato sérico ≥22 mmol/L) se ha asociado a menor degradación proteica y enlentecimiento de la progresión renal.
4. Alteraciones hormonales y resistencia anabólica: En la ERCA se observa resistencia a la insulina, alteraciones en el eje GH-IGF-1, hipogonadismo relativo y elevación de miostatina. En el paciente anciano, estos cambios se superponen a la resistencia anabólica propia del envejecimiento, lo que dificulta la preservación de masa muscular incluso ante aportes proteicos aparentemente adecuados.
5. Ingesta insuficiente y restricciones dietéticas acumulativas: A lo largo de la trayectoria de la ERC, los pacientes suelen recibir múltiples recomendaciones dietéticas restrictivas (proteínas, potasio, fósforo, sodio, líquidos). En la ERCA conservadora, la aplicación rígida de estas restricciones puede reducir la densidad calórica de la dieta, limitar la variedad alimentaria y generar frustración, ansiedad y aislamiento social. Cuando las restricciones no están claramente indicadas o no se adaptan al contexto clínico, pueden contribuir al deterioro nutricional más que prevenir complicaciones metabólicas.
6. Envejecimiento, fragilidad y comorbilidad: El perfil predominante en el MRC es el de pacientes de edad avanzada con fragilidad, sarcopenia y multimorbilidad (cardiovascular, diabetes, enfermedad pulmonar crónica, deterioro cognitivo). El envejecimiento se asocia a disminución de la masa magra, reducción del gasto energético basal, alteraciones en el gusto y olfato, problemas dentales y depresión y aislamiento social. Estos factores potencian la vulnerabilidad nutricional y explican por qué el deterioro funcional y la pérdida de masa muscular pueden progresar rápidamente en este grupo.
La malnutrición en la ERCA conservadora no es simplemente consecuencia de una ingesta insuficiente, sino el resultado de un desequilibrio entre ingesta, gasto energético y metabolismo proteico condicionado por inflamación, acidosis, alteraciones hormonales y envejecimiento. Comprender estos mecanismos es fundamental para diseñar estrategias nutricionales realistas, individualizadas y orientadas tanto a la preservación funcional como al control sintomático.
Valoración nutricional en la ERCA conservadora: enfoque centrado en el paciente
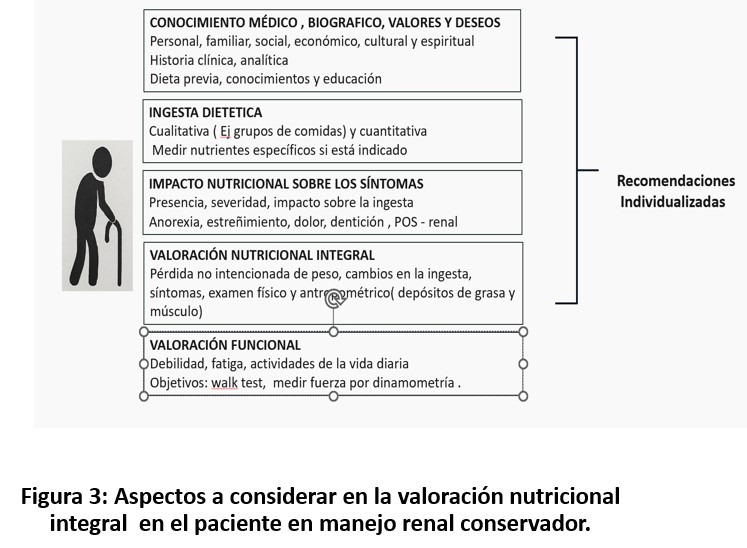
La valoración nutricional en la ERCA en MRC es un pilar fundamental del seguimiento clínico. Su objetivo no es únicamente detectar desnutrición, sino identificar precozmente factores modificables que impacten en la funcionalidad, la carga sintomática y la calidad de vida (Figura 2) y (Figura 3) [11][12].
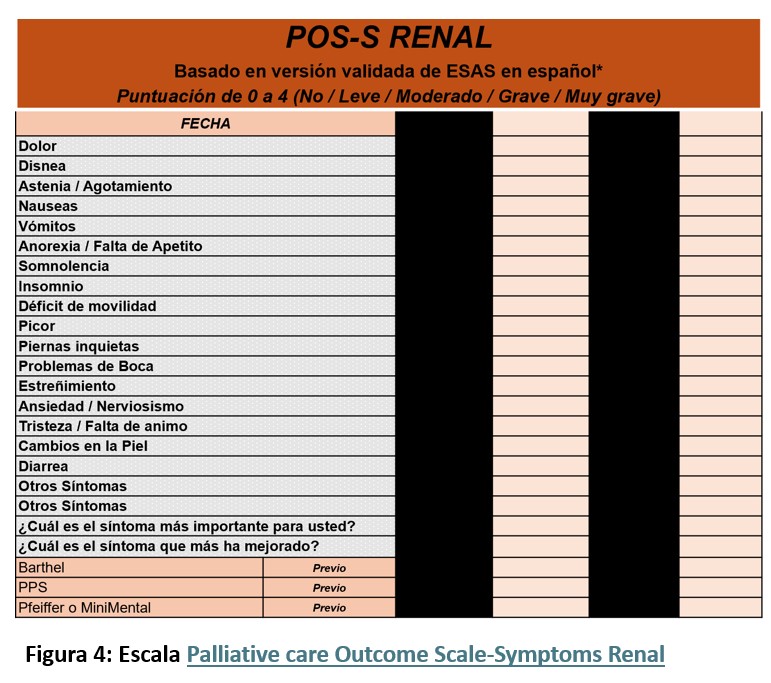
Las guías en la ERC recomiendan evaluaciones periódicas de cribado 2 veces al año y evaluación integral una vez al año para prevenir y tratar la presencia de posibles déficits nutricionales. En la ERCA conservadora la valoración se recomienda en cada consulta de seguimiento dependiendo de la trayectoria de la ERCA y funcional de paciente (mensual, bimensual) [12]. Los parámetros de medida a utilizar son los habituales ( Ver: https://www.nefrologiaaldia.org/es-articulo-evaluacion-reglada-del-estado-nutricional-en-el-paciente-renal-escalas-714): medidas antropométricas de composición corporal, parámetros bioquímicos y de ingesta. Herramientas como la Valoración Global Subjetiva (VGS) y la escala de malnutrición inflamación (MIS) pueden aportar además información pronóstica. Si bien existen algunas diferencias entre estas herramientas, los criterios de evaluación comunes incluyen la pérdida de peso involuntaria, la ingesta dietética inadecuada, la presencia de síntomas de impacto nutricional (es decir, síntomas que afectan la ingesta de alimentos), una evaluación física de las reservas musculares y de grasa, y en el caso de la escala MIS incluye la valoración del componente inflamatorio. Debido a que el principal objetivo del tratamiento nutricional en este colectivo de pacientes es mejorar la calidad de vida, centrándonos en el alivio de los síntomas, se recomienda incorporar en la valoración nutricional una herramienta que incluya una evaluación detallada de los síntomas con impacto nutricional como el POS-renal [13][14] (Figura 4).
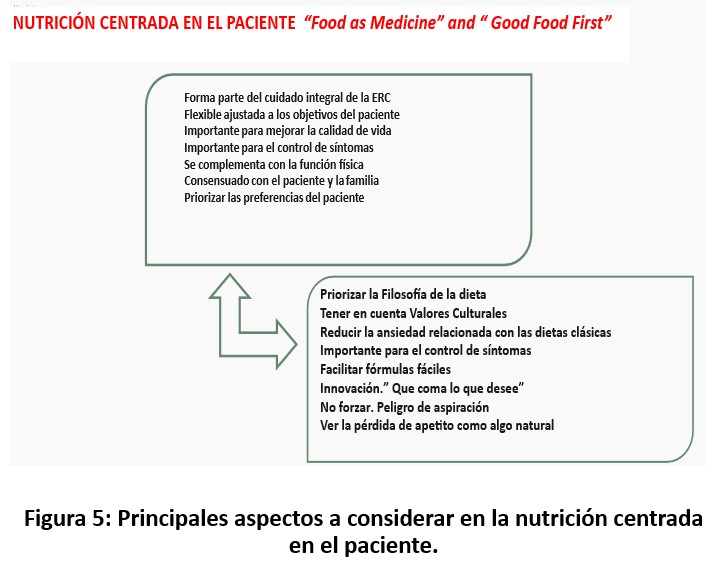
Las recomendaciones nutricionales deben estar centradas en el paciente (Figura 5), ser prácticas, individualizadas, flexibles y creativas, sin restricciones que generen ansiedad al paciente y la familia Las modificaciones dietéticas y la suplementación (en casos necesarios) pueden mejorar el pronóstico y disminuir la morbimortalidad de los pacientes en ERCA [15][16][17].
Estrategia nutricional centrada en el paciente y toma de decisiones compartida
Antes de prescribir modificaciones dietéticas es imprescindible definir, junto con el paciente y su familia, los objetivos del tratamiento. Estos pueden situarse en un continuo entre retrasar progresión renal y prevenir complicaciones metabólicas, en pacientes con expectativa de vida prolongada y buen estado funcional, y priorizar calidad de vida, confort y control sintomático, en pacientes frágiles, con comorbilidad avanzada o trayectoria clínica limitada. La intensidad de la restricción dietética debe ajustarse a estos objetivos.
En la ERCA conservadora no se recomienda aplicar de forma automática restricción proteica estricta, eliminación sistemática de frutas, verduras o legumbres o restricciones severas de líquidos sin sobrecarga clínica. Las intervenciones deben estar justificadas por datos clínicos y analíticos, evitando dietas excesivamente restrictivas que puedan reducir la ingesta calórica global, favorecer malnutrición y sarcopenia, generar ansiedad y pérdida de autonomía o deteriorar la vida social del paciente.
La restricción proteica moderada (0,6–0,8 g/kg/día) puede ser apropiada en pacientes seleccionados con buena adherencia y adecuada ingesta energética [12][18]. Sin embargo, en pacientes frágiles o con riesgo de malnutrición, puede priorizarse una ingesta normoproteica prudente que preserve masa muscular y funcionalidad.
Las dietas basadas en vegetales con restricción proteica moderada presentan un efecto beneficioso sobre la ERC entre los que se encuentran, la disminución de la absorción de toxinas urémicas, el aumento de los compuestos antinflamatorios, la disminución la acidosis metabólica y un menor contenido en fósforo, sin olvidar los efectos positivos sobre la microbiota intestinal [19]. Estos efectos mejoran síntomas como el cansancio, los calambres, la fatiga y la sarcopenia, muy prevalentes en pacientes con MRC [20].
De igual modo, el control de potasio o fósforo debe individualizarse según valores séricos, priorizando estrategias no restrictivas cuando sea posible (técnicas culinarias, revisión farmacológica, reducción de fósforo inorgánico procesado) [19].
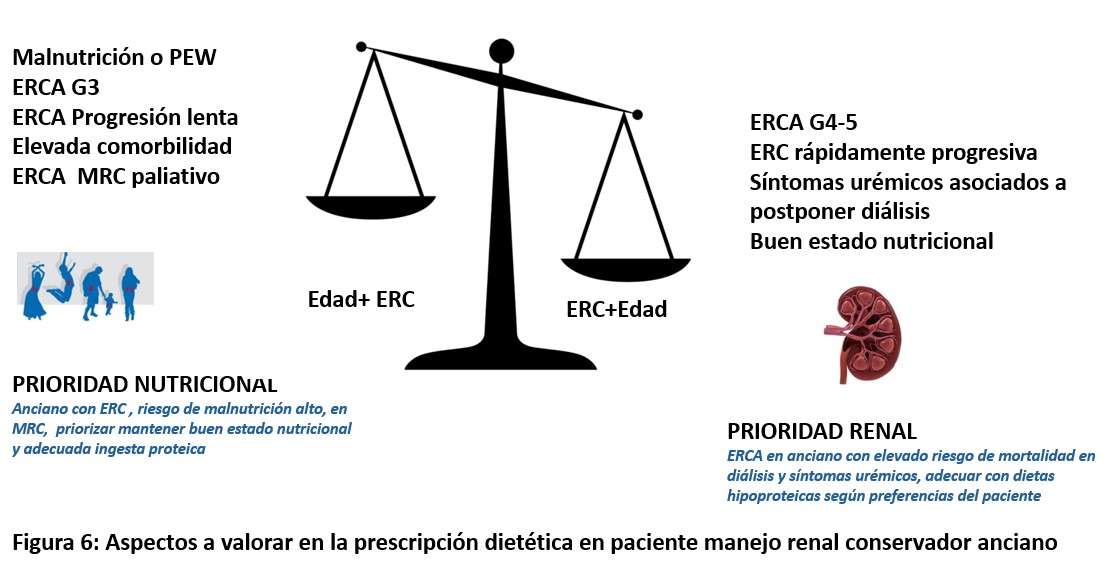
En la (Figura 6) se muestra un esquema, basado en los estadios de la ERC y en la velocidad de pérdida de función renal, para valorar priorizar la dieta hipoproteica sobre una nutrición normoproteica y los factores sobre los que se soportaría la prioridad renal y/o retrasar la progresión de la ERC [21]. El principio rector debe ser evitar intervenciones desproporcionadas que aporten escaso beneficio clínico frente al impacto negativo sobre la calidad de vida.
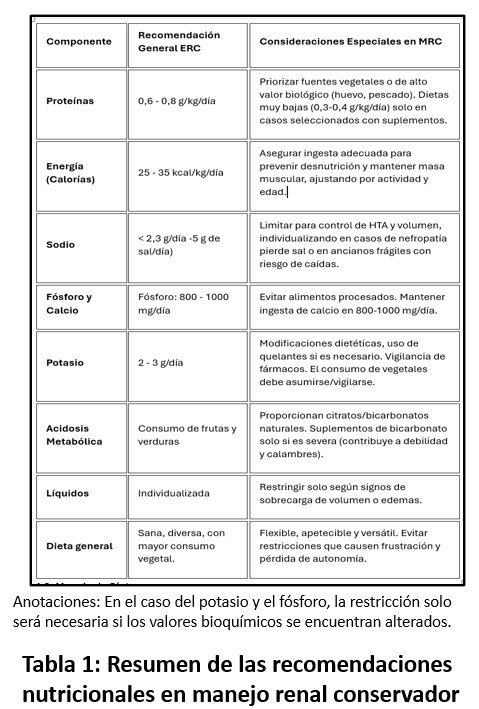
Las recomendaciones nutricionales específicas en pacientes con MRC se resumen en la (Tabla 1) [15].
1. Ingesta de Proteínas:
La restricción de proteínas es una estrategia efectiva, pero debe equilibrarse con el riesgo de desnutrición
En ERC 3-5 sin diálisis se recomienda una ingesta moderada de proteínas para reducir la carga renal, mientras se asegura una 0.6-0.8 g/kg/día priorizando las fuentes vegetales a las animales adecuada para mantener la masa muscular. Dietas muy bajas en proteínas 0,3-0.4g/Kg/día pueden considerarse en casos seleccionados con suplementos cetoanálogos [22][23].
2. Ingesta de Energía
Es crucial garantizar una adecuada ingesta calórica para prevenir desnutrición, y para asegurar la adecuada utilización de las proteínas. Se recomienda 25-35 kcal/kg/día, ajustado según el estado nutricional, la actividad física y la edad [12].
3. Manejo de Sodio y líquidos:
El control de la ingesta de sodio ayuda a controlar la presión arterial y la sobrecarga de volumen. Se recomienda limitar la ingesta de sal a 5-6 g/día (100mmol/día). La restricción de líquidos se debe individualizar según la presencia de edemas u otros signos de sobrecarga de volumen [12].
4. Manejo del Fósforo y Calcio:
El hiperparatiroidismo secundario y las alteraciones en el metabolismo óseo y mineral son complicaciones frecuentes en la ERCA que producen sintomatología asociada en fases avanzadas como debilidad, HTA resistente, prurito y dolor osteomuscular entre otros. En el caso en el que los valores de fósforo sanguíneo se encuentren alterados, se recomienda adecuar la ingesta de fósforo a 800-1000 mg/día. La ingesta de calcio debe mantenerse en 800-1000 mg/día evitando la hipercalcemia, y mantener el equilibrio entre calcio y fósforo, evitando suplementos innecesarios. (Ver:https://www.nefrologiaaldia.org/es-articulo-nutricion-en-nefrologia-conceptos-generales-y-estimacion-de-los-requer-717)
5. Control del potasio
La hiperpotasemia es común en la ERCA en MRC y puede prevenirse mediante modificaciones dietéticas, uso de quelantes del potasio, corrección de la acidosis metabólica vigilancia de la prescripción de fármacos ahorradores de potasio (IECAS, ARA II, antialdosterónicos) evitando el estreñimiento y manteniendo una buena hidratación. Se recomienda restringir la ingesta a 50-70 mmol/día solamente en el caso en que los valores analíticos se encuentren alterados, y antes de las medidas dietéticas restrictivas se recomienda realizar las medidas anteriormente descritas. (Ver: https://www.nefrologiaaldia.org/es-articulo-intervencion-nutricional-en-el-paciente-con-enfermedad-renal-hemodiali-718)
6. Manejo de la Acidosis Metabólica
La acidosis metabólica en la ERCA contribuye a la degradación muscular, produce debilidad, calambres y si es muy severa taquipnea. Se recomienda la realización de dietas alcalinas, dietas basadas en vegetales, con una elevada concentración en bicarbonato y citratos. En algunos casos se recomiendan suplementos de bicarbonato de sodio
7. Manejo de los síntomas. Impacto de la nutrición
Los pacientes con ERCA tienen una elevada carga de síntomas que van aumentando a medida que la enfermedad renal progresa y el estado funcional se deteriora. Estos síntomas son persistentes, múltiples y de origen multifactorial [24][25][26][27]. Los síntomas más comunes incluyen astenia, trastornos del sueño, prurito, calambres musculares, dolor, disnea, disminución del apetito, síntomas gastrointestinales, disfunción sexual y problemas psicológicos como ansiedad y depresión.
En cuanto al manejo, se propone un enfoque escalonado y multidisciplinario, priorizando intervenciones no farmacológicas (dieta adecuada, apoyo psicológico, ejercicio, educación, apoyo social) antes del tratamiento farmacológico. Resaltar el papel de la atención renal de soporte que integra principios de cuidados paliativos para aliviar síntomas, apoyar decisiones compartidas y mejorar la calidad de vida,
La gestión efectiva de los síntomas debe ser central y continua (Figura 5) en la atención de ERCA conservadora, con especial atención a las prioridades de los pacientes: dignidad, confort y calidad de vida. Adecuar las valoraciones y las recomendaciones a la situación del paciente, y al síntoma que le produzca más malestar, por ejemplo, si presenta sobrecarga de volumen, darle dos o tres consejos fáciles y no someterlo a un recuerdo dietético exhaustivo.
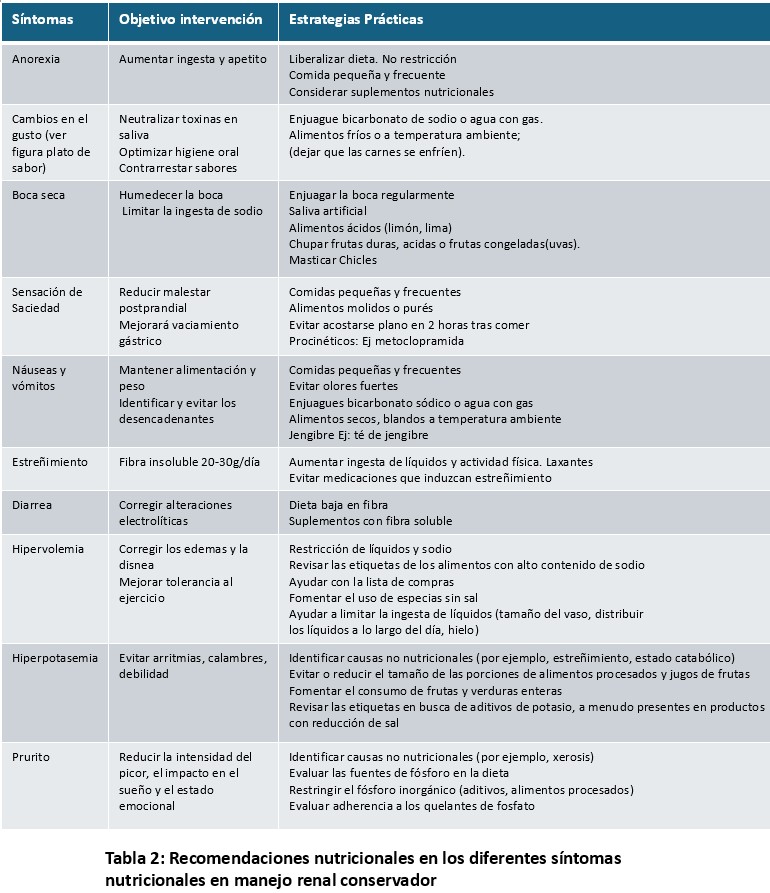
La alimentación va a tener un gran impacto en el manejo de los síntomas nutricionales en los pacientes ancianos con ERCA conservadora. Entre los principales síntomas nutricionales encontramos (Figura 7) y (Tabla 2):
• Anorexia: La anorexia urémica es frecuente y multifactorial (uremia, inflamación, depresión, fármacos). Las estrategias nutricionales deben incluir: fraccionar la ingesta, priorizar alimentos de alta densidad calórica y proteica, ofrecer los alimentos preferidos por el paciente, flexibilizando restricciones, evitar platos muy voluminosos y valorar suplementos nutricionales si la ingesta es insuficiente. En pacientes frágiles, es preferible flexibilizar restricciones que mantener objetivos metabólicos estrictos a costa de reducir la ingesta global.
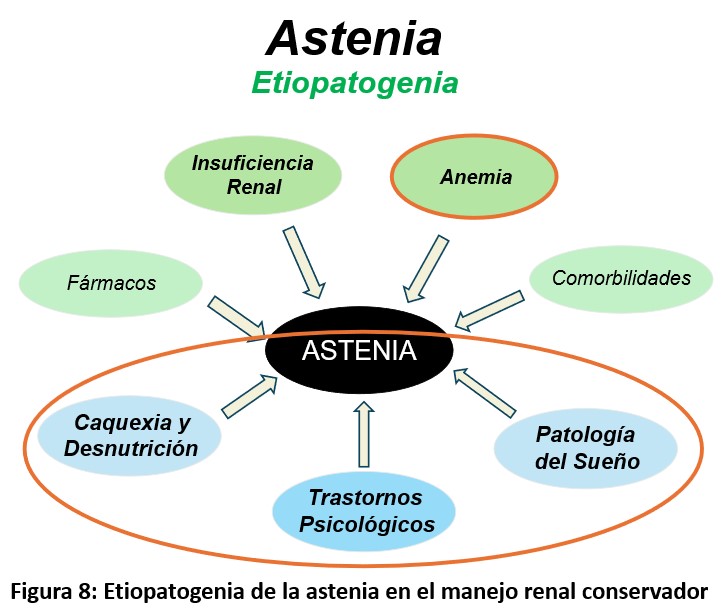
• Astenia: Uno de los síntomas más frecuentes. Su origen es multifactorial: anemia, inflamación, sarcopenia, comorbilidad cardiovascular. Desde el punto de vista nutricional se deben evitar las restricciones dietéticas, realizar ingestas pequeña apetecibles y frecuentes, sin olvidar fomentar la actividad física (Figura 8).
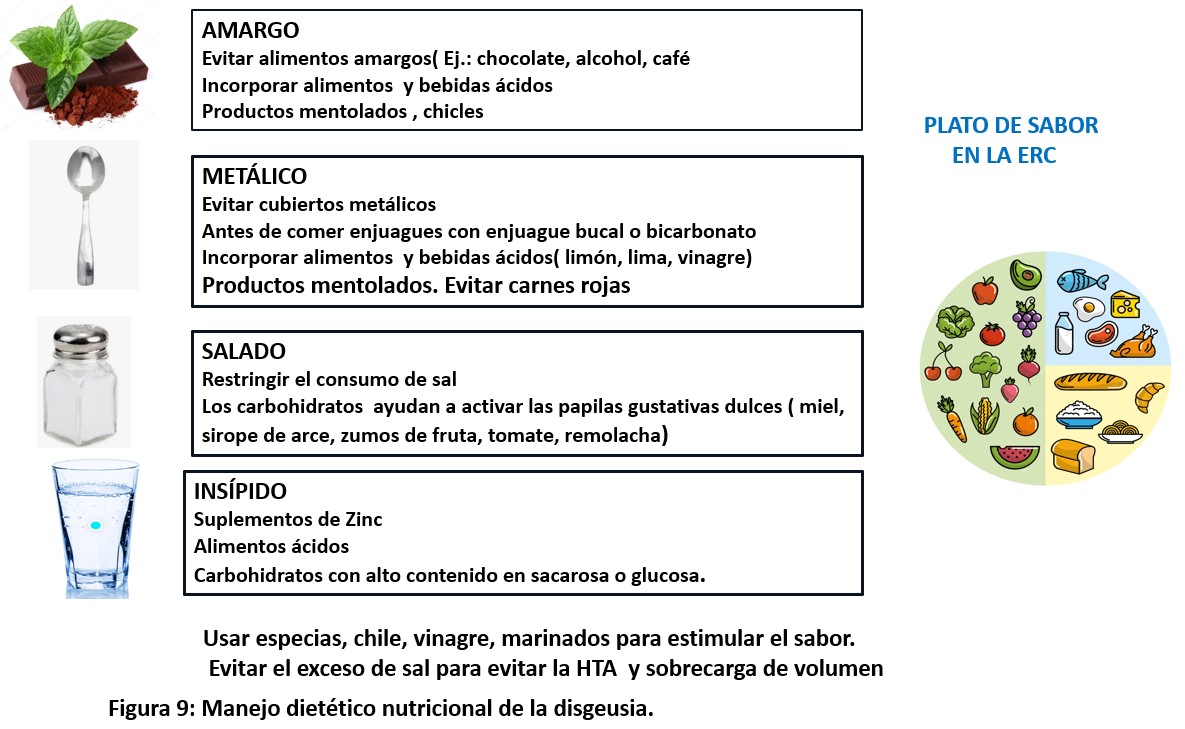
• Disgeusia. Las alteraciones del gusto son frecuentes y generalmente poco tenidas en cuenta por el equipo terapéutico. Se recomienda utilizar utensilios de plástico en vez de metálicos, potenciar el uso de hierbas aromáticas y especias suaves, servir alimentos fríos o templados si el calor acentúa el sabor desagradable, realizar higiene oral frecuente y valorar alimentos con ligero toque ácido si no existe contraindicación (Figura 9).
• Xerostomía o boca seca: Muy frecuente por uremia, fármacos y restricción hídrica. Se recomienda estimular la salivación con caramelos sin azúcar, uso de geles hidratantes (sustitutos de saliva), realizar higiene oral frecuente, evitar alimentos secos y salados y consumir alimentos ácidos entre otras medidas. La restricción hídrica debe revisarse si la xerostomía compromete de forma importante la calidad de vida.
• Estreñimiento y, en general, enlentecimiento del tránsito gastrointestinal: Se recomienda aumentar el consumo de fibra, individualizando la ratio fibra soluble/insoluble, así como adecuar la ingesta hídrica.
En pacientes con ERCA al final de la vida, donde hay que adecuar el esfuerzo terapéutico, las restricciones dietéticas deben estar adaptadas al tratamiento de los síntomas, evitando la polifarmacia, excepto en el tratamiento de la anemia que es importante seguir para mejorar la astenia, el apetito y la disnea. (Ver: https://www.nefrologiaaldia.org/es-articulo-adecuacion-del-esfuerzo-terapeutico-en-la-enfermedad-renal-cronica-ava-618)
Enfoque multidisciplinar de la ERCA conservadora
El manejo de la ERCA en MRC requiere un modelo asistencial coordinado, dado el carácter complejo, progresivo y multidimensional de la enfermedad. La intervención nutricional, para ser efectiva, debe integrarse dentro de un equipo multidisciplinar que comparta objetivos terapéuticos y criterios de proporcionalidad.
Aunque logísticamente no siempre es posible, idealmente las visitas deben integrarse en las consultas de la ERCA para que los pacientes y las familias puedan ver el mismo día y lugar al nefrólogo, al dietista-nutricionista y a los especialistas en cuidados paliativos. Al inicio del curso de la ERCA, las visitas con el dietista-nutricionista podrían programarse cada 3 a 6 meses; adaptándolas a la evolución del paciente, considerando la telemedicina como una herramienta en los pacientes en ERCA Conservador.
La intervención de los equipos de cuidados paliativos es fundamental a la hora de tomar decisiones en la elección del MRC, planificar los cuidados mejorar el control de síntomas, reducir el número de hospitalizaciones, y mejorar la calidad de vida de los pacientes [28].
Los pacientes que ingresan en situación de últimos días no deben ser sobrecargados con evaluaciones funcionales y nutricionales, sino que deben recibir tranquilidad, apoyo y flexibilidad en las actuaciones. Esto debe incluir educar a la familia y cuidadores sobre la disminución natural de comer y beber durante el proceso de morir y enseñarlos a afrontar el malestar emocional que eso puede provocar. A las familias se les puede asesorar sobre medidas de confort nutricionales, y la utilización de toallitas húmedas o bálsamos labiales en labios y boca, cuando ya no puedan beber o comer. En esta fase la intervención de los equipos de cuidados paliativos es prioritaria.
Estilo de vida para pacientes en Tratamiento Conservador
El manejo integral de la ERCA en MRC no debe limitarse a las intervenciones dietéticas y farmacológicas. La promoción de hábitos de vida saludables, especialmente la actividad física adaptada, constituye un componente esencial para preservar funcionalidad, autonomía y calidad de vida.
La inactividad física es frecuente en pacientes con ERCA avanzada y contribuye a la pérdida de masa muscular, mayor resistencia anabólica, fragilidad y riesgo de caídas, deterioro cardiovascular y aumento de las hospitalizaciones.
Diversas sociedades científicas y organismos internacionales, incluida la Organización Mundial de la Salud, recomiendan la actividad física regular como estrategia fundamental para reducir morbimortalidad y promover envejecimiento saludable. En el paciente en MRC, el ejercicio debe entenderse como una intervención terapéutica complementaria a la nutrición.
Siempre que la situación clínica lo permita, se recomienda actividad física 5 días por semana con sesiones de 30-60 minutos ajustadas a tolerancia. En estas sesiones se debe combinar ejercicio aeróbico moderado (caminar, bicicleta estática), con ejercicios de fuerza de baja intensidad y trabajo de equilibrio y flexibilidad. En la (Figura 10) aparecen consejos que pueden ser de utilidad para prescribir ejercicio físico en pacientes ancianos en MRC.
El ejercicio potencia el efecto anabólico de la ingesta proteica y contribuye a preservar la masa muscular, mejorar sensibilidad a la insulina, reducir inflamación y mejorar estado anímico y apetito. En ausencia de actividad física, incluso una ingesta proteica adecuada puede no ser suficiente para frenar la sarcopenia.
En fases avanzadas de deterioro funcional, el objetivo del ejercicio no es mejorar rendimiento, sino mantener movilidad básica, prevenir rigidez, preservar autonomía en actividades de la vida diaria y favorecer el bienestar emocional.
En la ERCA conservadora, la combinación de nutrición adecuada y actividad física adaptada constituye la estrategia más eficaz para preservar funcionalidad y calidad de vida. Incluso intervenciones modestas pueden tener impacto clínico significativo en pacientes frágiles
Conclusiones
• La enfermedad renal crónica avanzada en manejo renal conservador representa un escenario clínico complejo, frecuente en pacientes de edad avanzada, frágiles y con elevada carga sintomática, donde el objetivo prioritario suele ser la preservación de la calidad de vida.
• La malnutrición y el síndrome de desgaste proteico-energético son altamente prevalentes en la ERCA y se asocian a mayor fragilidad, deterioro funcional y mortalidad. Su etiología es multifactorial e incluye uremia, inflamación crónica, acidosis metabólica, alteraciones hormonales, envejecimiento y restricciones dietéticas acumulativas.
• La valoración nutricional debe ser periódica, estructurada e integrada en el seguimiento clínico habitual, incorporando no solo parámetros antropométricos y bioquímicos, sino también la evaluación de síntomas con impacto nutricional y la situación funcional.
• El abordaje nutricional debe ser individualizado y proporcional. La restricción proteica moderada puede ser beneficiosa en pacientes seleccionados, siempre garantizando un adecuado aporte energético y evitando inducir malnutrición.
• Las restricciones sistemáticas de potasio, fósforo o líquidos no deben aplicarse de forma universal; deben basarse en datos clínicos y analíticos, priorizando estrategias que minimicen el impacto negativo sobre la ingesta y la vida social del paciente.
• En la ERCA conservadora, la nutrición no solo persigue objetivos metabólicos, sino también el alivio sintomático. La flexibilidad dietética es especialmente importante en fases avanzadas o cuando se prioriza el confort.
• La toma de decisiones compartida es un elemento central del manejo nutricional, permitiendo alinear las recomendaciones dietéticas con los valores, expectativas y prioridades del paciente.
• El abordaje multidisciplinar, con integración de nefrología, dietista-nutricionista, enfermería y cuidados paliativos, es fundamental para ofrecer una atención coherente, proporcionada y centrada en la persona.
• La combinación de intervención nutricional adecuada y actividad física adaptada constituye la estrategia más eficaz para preservar funcionalidad, autonomía y dignidad en pacientes con ERCA en tratamiento conservador.