Ecografía transabdominal de la vejiga y próstata
VEJIGA URINARIA
La vejiga se puede explorar mediante ecografía transabdominal, transvaginal o transrectal. Los nefrólogos estamos capacitados para hacer la exploración transabdominal. Las ecografías intracavitarias (transrectal y transvaginal) corresponde realizarlas a los urólogos, ginecólogos y radiólogos.
La vejiga urinaria es un órgano hueco por lo que, para su correcta visualización mediante ecografía, ha de estar moderadamente llena de orina (al menos 150 ml). Para ello pediremos al paciente que beba 4-5 vasos de agua la hora previa al examen. La exploración con la vejiga excesivamente llena producirá incomodidad al paciente al apoyar el transductor en la región suprapúbica y nos dificultará la exploración ya que mantendrá contraída la pared abdominal anterior. Con el ecógrafo podemos estudiar la pared y el interior de la vejiga así como su volumen de llenado y el volumen residual tras vaciado (residuo postmiccional).
Consideraciones técnicas
La exploración se realizará con el paciente en decúbito supino. Usaremos una sonda convexa de baja frecuencia de entre 3.5-5.5 mHz. Haremos cortes transversales y longitudinales con movimientos de muñeca “en abanico” para hacer un barrido de todo el volumen del órgano. El transductor se colocará inicialmente justo por encima de la sínfisis del pubis, formando un ángulo de 90º con la camilla, para después inclinarlo en dirección posterior formando un ángulo de unos 60º con la camilla (video). De esta manera no sólo exploraremos la totalidad de la vejiga sino que podremos estudiar la próstata y las vesículas seminales en varones.
Anatomía ecográfica de la vejiga normal
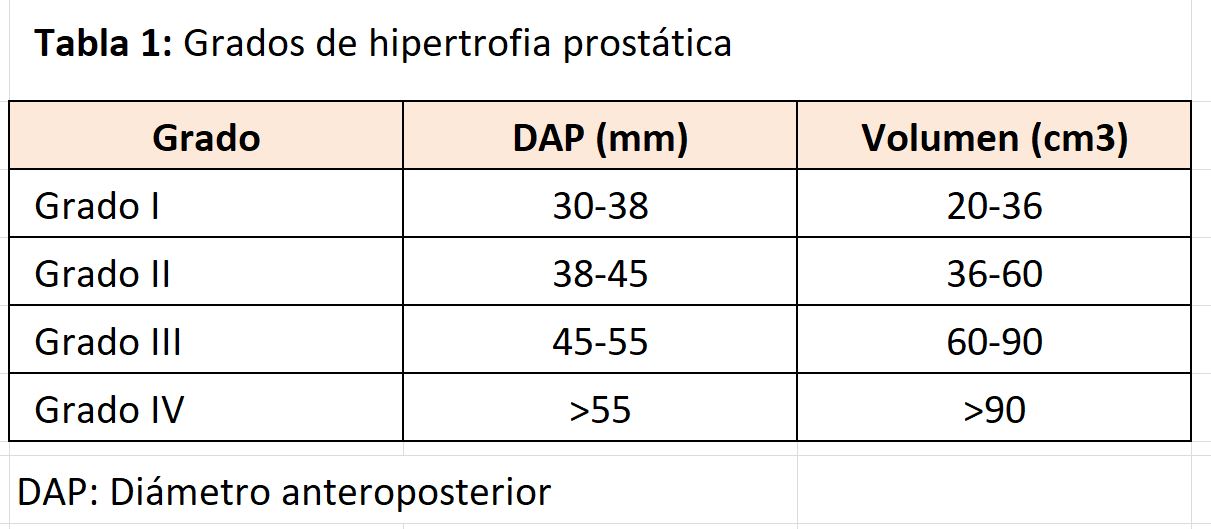
La vejiga es un órgano musculoso que presenta en la ecografía un aspecto redondeado, cuando está distendida y cuadrado-rectangular cuando no está del todo llena, en su visión transversal. Al corte longitudinal aparece con forma triangular. El volumen o capacidad vesical se puede calcular mediante el software que incluyen la mayoría de los equipos o bien manualmente midiendo los tres diámetros: transversal (T), anteroposterior (AP) y cráneocaudal o longitudinal (CC) (Figura 1) mediante la fórmula propuesta por Poston [1]:
Volumen vesical: 0.7 (AP * T* CC)/1000 cm3
o bien mediante la fórmula de la elipse:
Volumen vesical: 0.5 (AP * T* CC)/1000 cm3
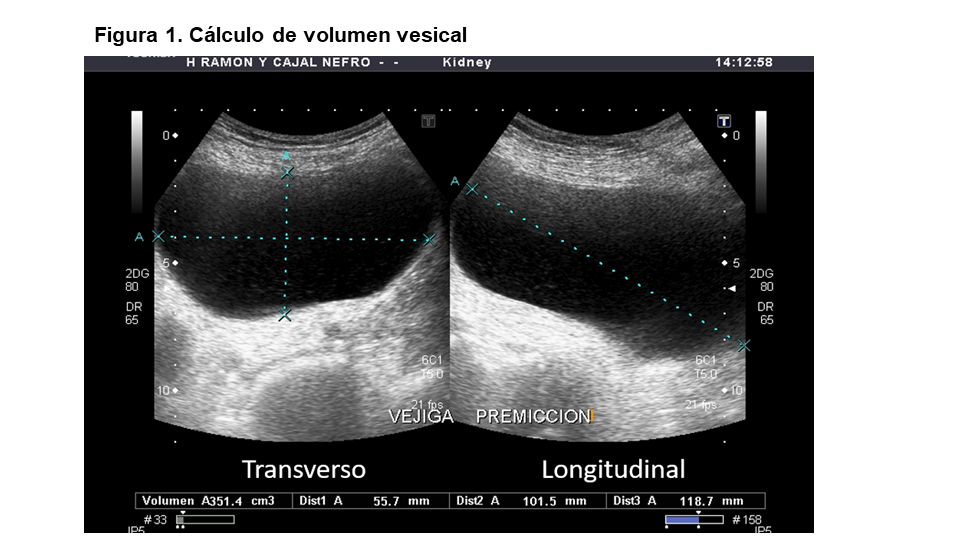
El volumen máximo de llenado de una vejiga sana es de aproximadamente 500-600 ml. Aunque no hay estudios al respecto, se considera residuo postmiccional significativo al residuo mayor de 50-100 ml (Figura 2). El residuo mayor de 200 ml es considerado indicación de sondaje vesical y/o derivación al urólogo [2][3][4]. Entre 100 y 200 ml dependerá de la sintomatología clínica. Se recomienda medir el residuo postmiccional en dos ocasiones consecutivas antes de derivar al paciente [3][4][5][6].
Las paredes de una vejiga sana deben aparecer hiperecogénicas y lisas en la ecografía, sin imágenes sobreañadidas y con un grosor inferior a 2-3 mm [2][4].
Sistemática de exploración en la ecográfica vesical
A la hora de realizar una ecografía vesical, hemos de explorar de forma sistemática las siguientes estructuras: pared vesical, interior de la vejiga, colecciones perivesicales, dinámica de vaciado y el chorro o jet ureteral. Como siempre, los hallazgos de nuestra exploración han de quedar reflejados en un informe de ecografía para la historia clínica del paciente.
1. PARED VESICAL
La pared vesical normal es hiperecoica, lisa y delgada sin imágenes sólidas o líquidas adheridas a ella. Si la vejiga no está del todo replecionada su pared puede aparecer más gruesa. En estos casos debe medir menos de 5 mm.
Carcinoma de vejiga
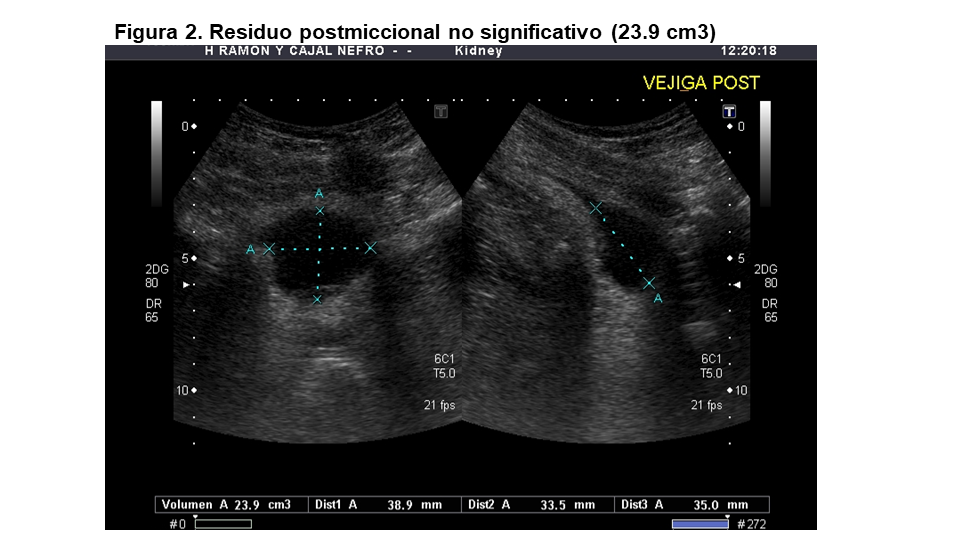
La ecografía tiene una elevada sensibilidad (95%) para detectar tumores vesicales pero es poco específica [7]. El tumor vesical más frecuente (90%) es el de células transicionales. Los tumores vesicales son más frecuentes en varones en edad media o avanzada de la vida con el antecedente de tabaquismo, uso crónico de analgésicos o exposición a carcinógenos industriales Las tumoraciones vesicales se presentan como imágenes exofíticas en cualquier parte de la pared vesical, aunque son más frecuentes en la pared posterior a la altura del trígono. Pueden ser sésiles o pediculadas (Figura 3) A-C o engrosamiento difuso de la pared vesical (Figura 3) D y no se mueven al cambiar de posición al paciente. Los coágulos, las litiasis o las colecciones purulentas pueden dar una imagen similar, pero se desplazan al moverse el paciente. Además, los tumores presentan vascularización si los exploramos con el Doppler [4][10]. Las irregularidades o pliegues de la pared de una vejiga hipertrófica o de lucha pueden confundirse con un tumor vesical.
Vejiga de lucha
Se presenta como un engrosamiento difuso de la pared vesical (más de 3 mm a máxima repleción) con doble contorno por hipertrofia del músculo detrusor en procesos obstructivos bajos [2].
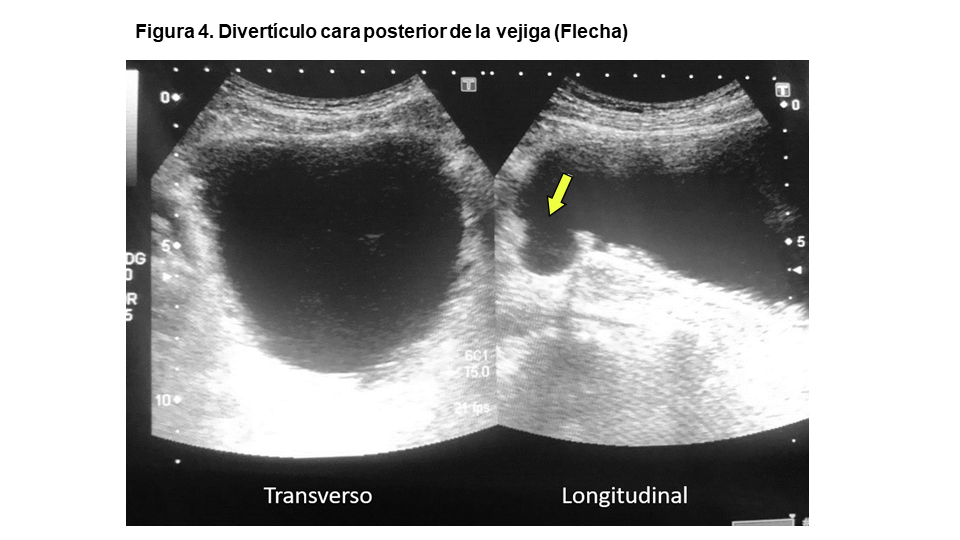
Divertículos vesicales
Estos se presentan como imágenes anecoicas de tamaño variable adyacentes a la vejiga, a menudo en su cara póstero-lateral. A veces es posible ver el cuello por el que se conecta a la vejiga. Clásicamente su tamaño aumenta tras la micción, por lo que hemos de medir su tamaño antes y después de que el paciente vacíe su vejiga [10] (Figura 4). Otro truco es comprimir la vejiga con el transductor y ver con Doppler-color el jet urinario desde la vejiga al interior del divertículo [4].
2. INTERIOR DE LA VEJIGA
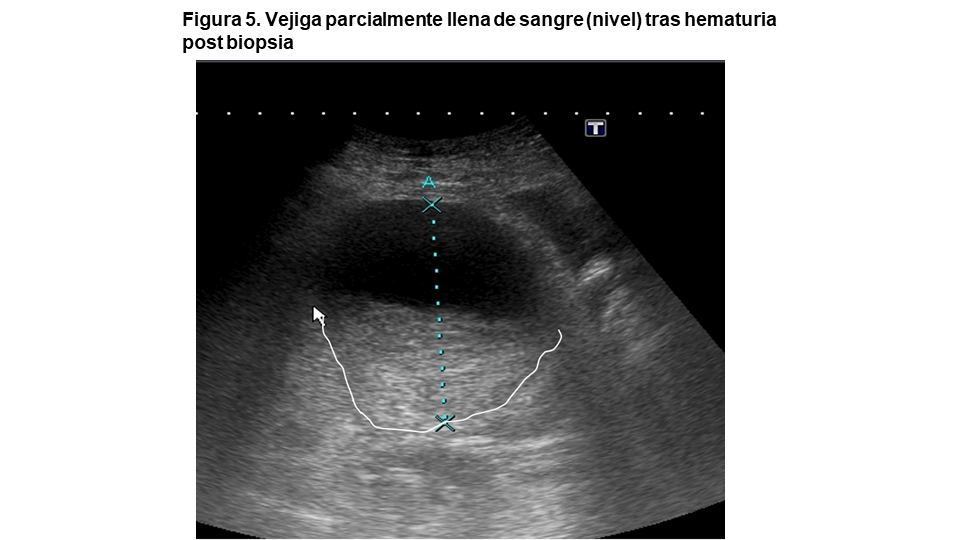
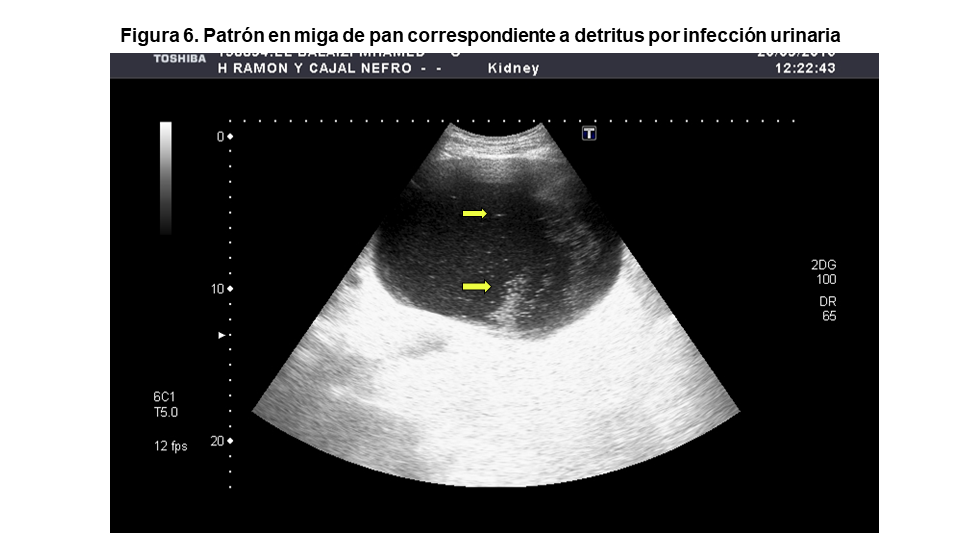
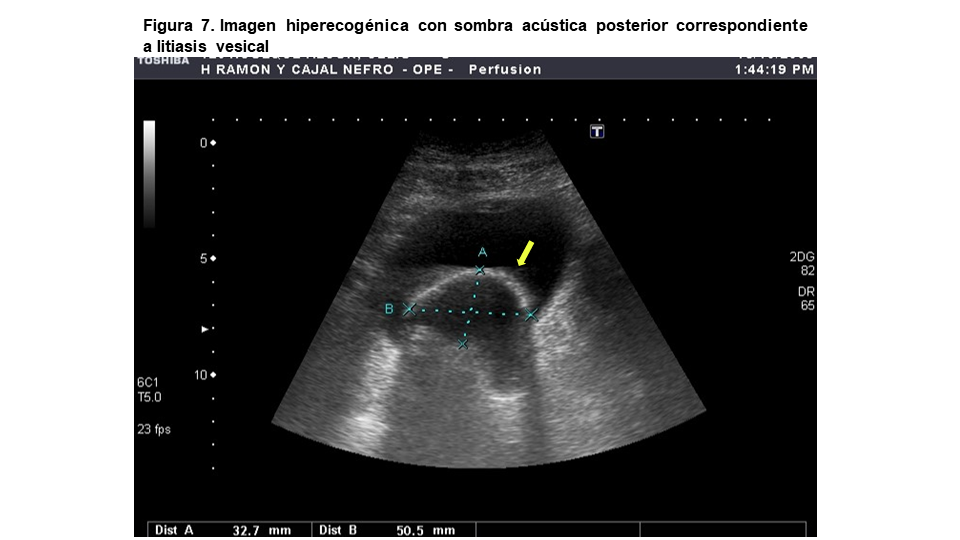
El interior de una vejiga sana debe ser completamente anecoico. Puede estar ocupado por detritus intravesicales por infección purulenta, sangre p.ej. tras biopsia renal complicada con hematuria masiva (Figura 5) o litiasis vesical. Cuando hay detritus, la vejiga deja de ser anecoica y aparece una imagen “en nevada” o “miga de pan” característica que se mueve al cambiar la posición del paciente (Figura 6). Las litiasis vesicales suelen aparecer en el contexto de una patología urológica subyacente como la vejiga neurógena, cuerpos extraños o infección urinaria. Los cálculos vesicales aparecen en la ecografía como imágenes hiperecogénicas con sombra acústica posterior (Figura 7). Algunos tumores se calcifican pero, a diferencia de la litiasis, no se mueven al cambiar de posición el paciente.
3. COLECCIONES PERIVESICALES
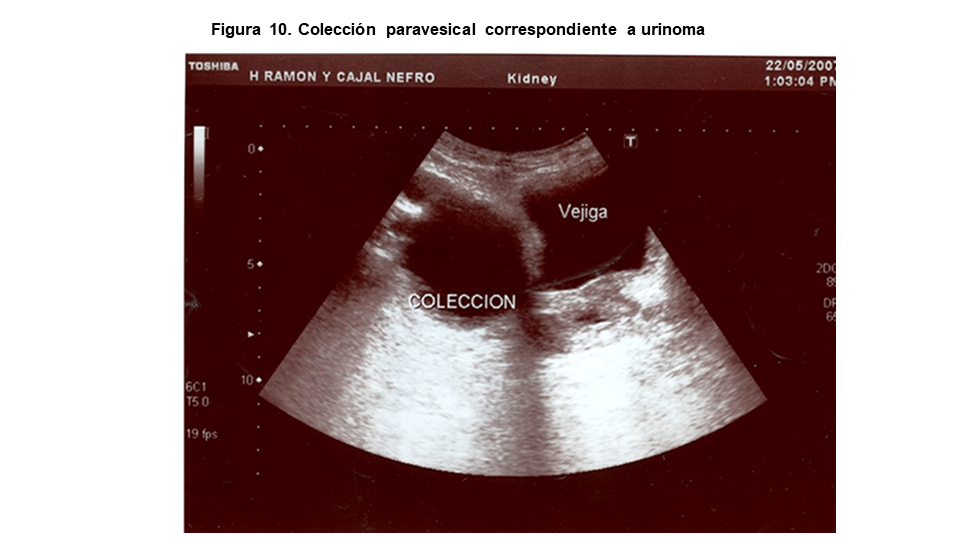
La presencia de una colección anecoica perivesical puede corresponder, con mayor frecuencia, a urinoma, hematoma, quiste ovárico o divertículo vesical. Para tipificarlo mejor es necesario repetir la ecografía con la vejiga vacía o tras sondaje vesical.
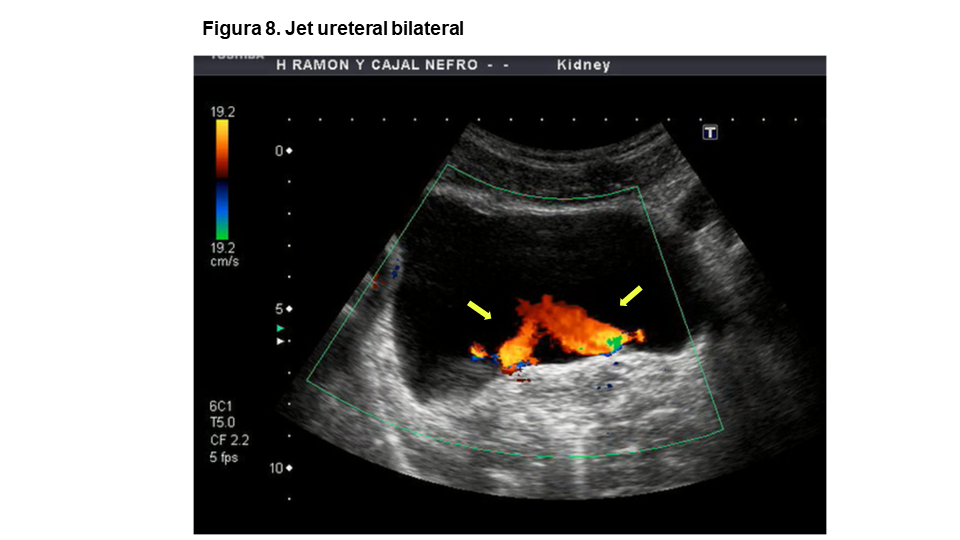
4. JET URETERAL
Mediante ecografía Doppler-color podemos visualizar la salida de la orina desde los orificios ureterales a la vejiga (Figura 8). Para verlo, el paciente ha de estar suficientemente hidratado. Con el transductor en la región suprapúbica en transverso, esperaremos la aparición del jet ureteral al menos durante un minuto. Es de gran utilidad para descartar obstrucción ureteral p.ej. por litiasis. El jet ureteral puede verse con ecografía bidimensional [11], aunque es mucho más fácil con el Doppler-color.
ECOGRAFÍA VESICAL EN EL TRASPLANTE RENAL
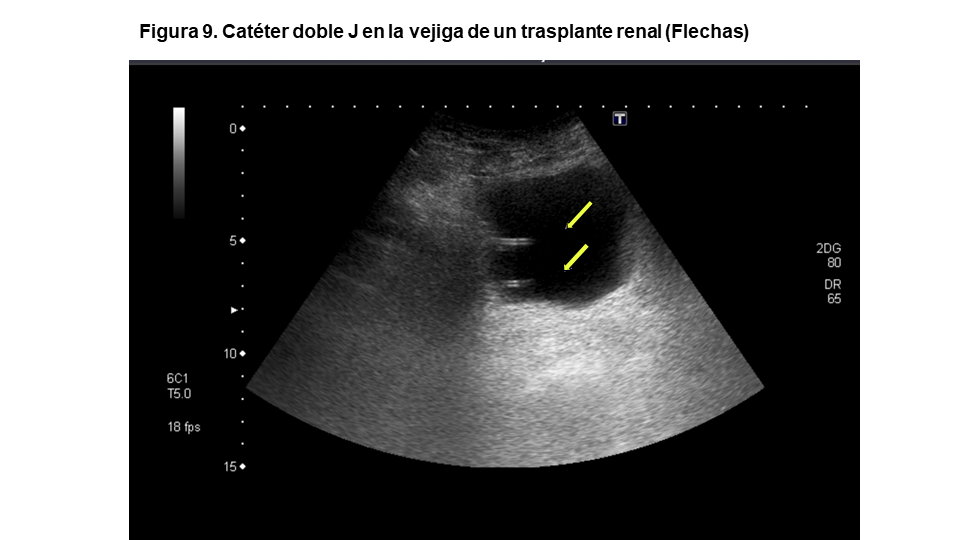
Todo lo referido anteriormente es aplicable al trasplante renal salvando algunas particularidades. En el trasplante renal reciente podemos observar el extremo distal del catéter Doble J en la vejiga (Figura 9), es más frecuente observar colecciones anecoicas perivesicales correspondientes a linfocele, hematoma o urinoma (Figura 10). Por último, el jet ureteral no surge de la base de la vejiga sino de la pared lateral, donde se ha realizado la implantación ureteral del injerto. En ocasiones también puede observarse la implantación ureteral protruyendo hacia la pared vesical que puede simular una lesión exofítica tumoral.
ECOGRAFIA DE LA PRÓSTATA
La ecografía por vía transabdominal o suprapúbica es igual de fiable que la transrectal para la determinación del volumen prostático, y tiene la ventaja de ser una técnica menos engorrosa, más conocida y difundida entre los ecografistas y mejor tolerada por el paciente [10][12]. La ecografía suprapúbica es de primera elección en el estudio de la próstata. Se reserva la vía transrectal para los pacientes con mala ventana suprapúbica, protocolos de detección precoz del cáncer, tacto rectal dudoso y/o PSA superior a 4 ng/ml [2].
Consideraciones técnicas
El transductor, la posición del paciente y el método exploratorio en la ecografía prostática por vía suprapúbica es la misma que para la ecografía de la vejiga. Para la ecografía transrectal se usan transductores biplano bisectoriales de alta frecuencia, en general de 7.5 MHz. La biopsia prostática transrectal ecodirigida ha supuesto un gran avance en el estudio del cáncer de próstata [4]. Se deben biopsiar las imágenes nodulares al tacto rectal o con la ecografía y siempre hacer varias punciones, al menos una de cada cuadrante.
Sistemática de exploración en la ecografía prostática
Exploraremos el tamaño o volumen de la próstata, su contorno, su ecoestructura, la posible impronta intravesical del lóbulo medio y la existencia de imágenes en su interior (quistes, calcificaciones, etc).
La próstata está situada en la cara inferior de la pared vesical. Su forma es redondeada, sus paredes lisas y su ecoestructura normal es homogénea, sin imágenes en su interior. A medio camino entre la vejiga y la próstata podemos visualizar las vesículas seminales siempre que estén llenas.
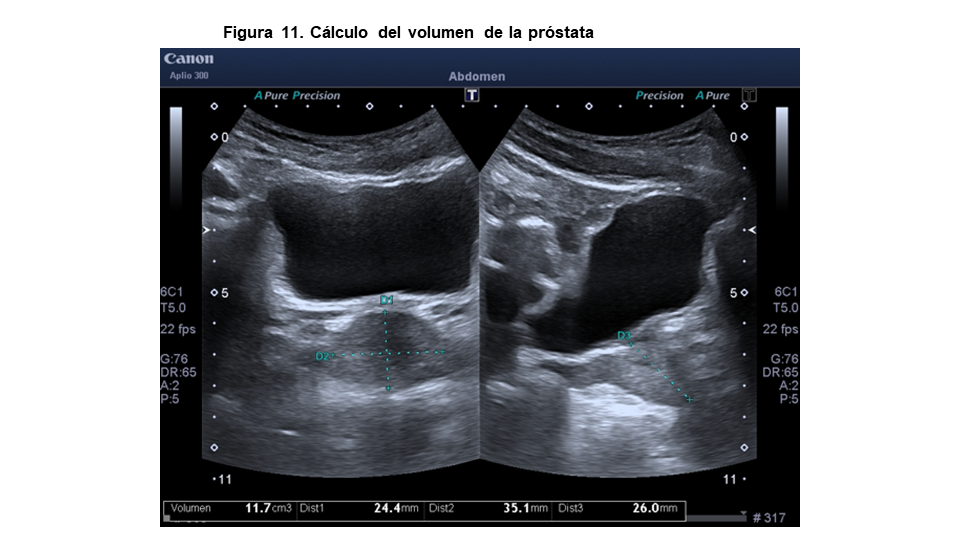
Calcularemos su volumen midiendo el diámetro anteroposterior, transverso y cráneocaudal (Figura 11). Para la medida del volumen prostático podemos utilizar las siguientes fórmulas [2]:
Volumen próstata= (AP * T* CC* 0.50)/1000 cm3
Volumen próstata= (AP2 * T) / 2 cm3
Una próstata normal tiene un volumen inferior a 20 cm3.
Hipertrofia prostática
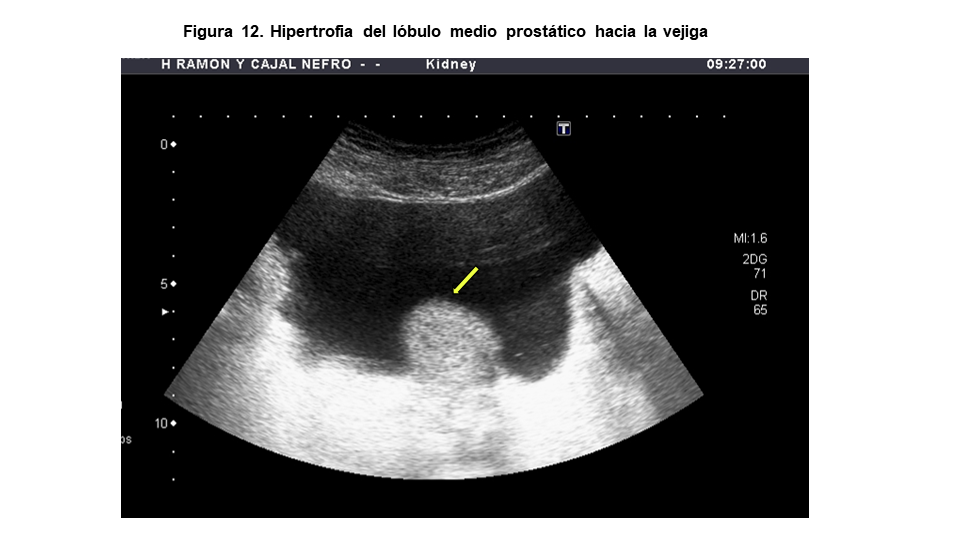
La próstata al aumentar de tamaño puede hacerlo de forma homogénea, adoptando un aspecto redondeado o bien adoptar una forma triangular al crecer el lóbulo medio en sentido intravesical (Figura 12). La protrusión del lóbulo medio prostático intravesical condiciona que algunas próstatas sean obstructivas a pesar de no tener un gran tamaño. Por otro lado, es importante no confundir el lóbulo medio hipertrofiado con un tumor vesical. El signo ecográfico más precoz de la hipertrofia benigna de próstata es el aumento de los diámetros AP y CC de la próstata. Los diferentes grados de hipertrofia prostática se clasifican según su distancia AP y su volumen como vemos en la (Tabla 1) [9].
Otras patologías prostáticas
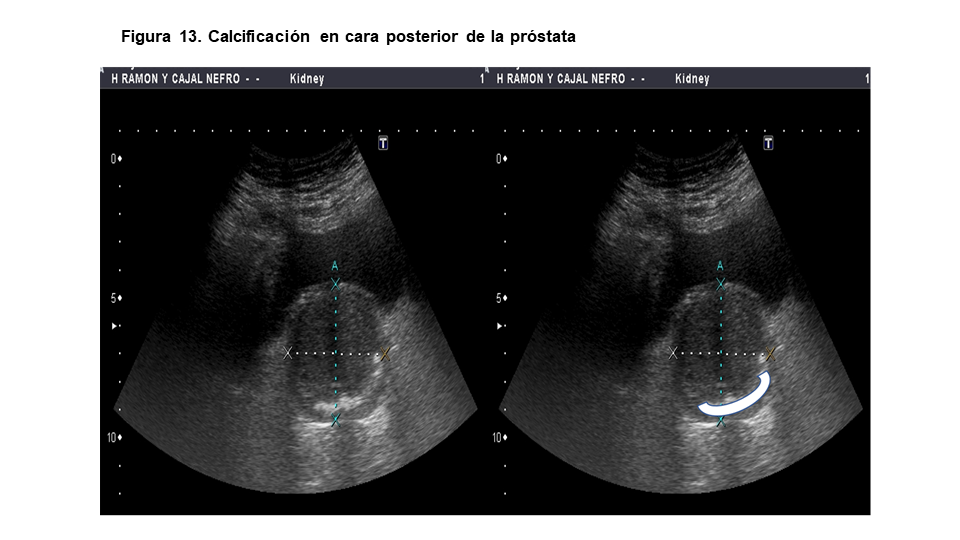
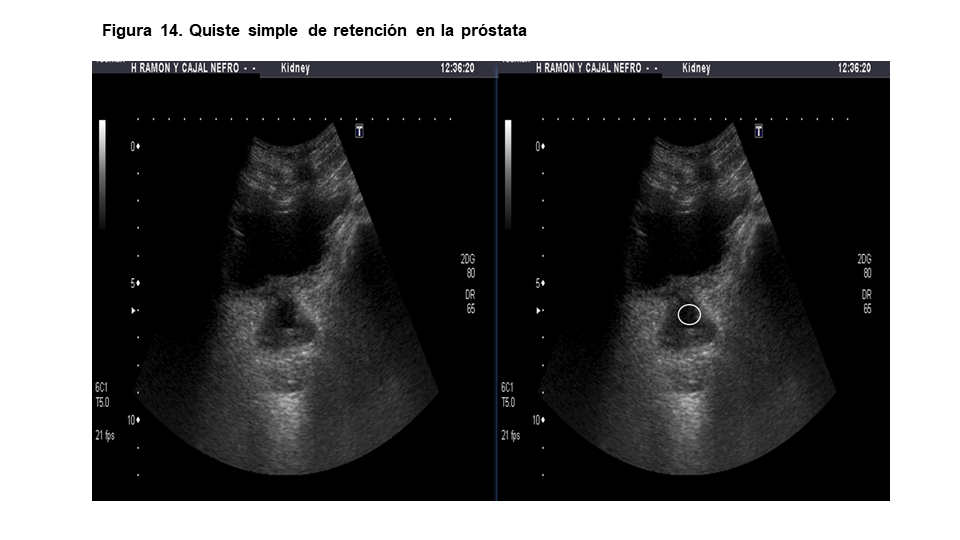
Con la ecografía podemos ver calcificaciones prostáticas, hasta en un 20% de las exploraciones, como imágenes hiperecogénicas de milímetros de diámetro a veces sin sombra acústica posterior (Figura 13). Las litiasis prostáticas por sí mismas no tienen significado patológico salvo que son expresión de episodios de inflamación previa (como prostatitis), aunque a veces se asocian con elevación del PSA o molestias perineales [13]. También podemos ver quistes simples de retención (imágenes anecoicas, redondeadas con refuerzo acústico posterior) en torno al 4-5% de los estudios prostáticos (Figura 14). No tienen significación patológica. El adenocarcinoma prostático se puede presentar como un nódulo hipoecoico (60-70%) o isoecoico con el resto del parénquima prostático, que es muy difícil de diferenciar de un nódulo benigno incluso con ecografía transrectal [4] y se localizan, en general, en la periferia de la glándula prostática.