Toma de Decisiones Compartida en la Enfermedad Renal Crónica Avanzada
1. INTRODUCCIÓN
La toma de decisiones difíciles en enfermedades crónicas es a menudo uno de los grandes retos a los que se enfrentan pacientes y profesionales a lo largo del proceso asistencial.
La consulta de Enfermedad Renal Crónica Avanzada (ERCA) es un escenario constante de este tipo de decisiones. Pese a tratarse de situaciones con las que los profesionales en este ámbito conviven casi a diario, suelen percibirse como más complicadas, desgastantes e incluso en ocasiones difíciles de sostener, de lo que pueden llegar a ser los aspectos puramente técnicos, sujetos a estándares y protocolos [1]. Cada una de estas situaciones es única, marcada por una combinación exclusiva de factores implicados, entre los que la idiosincrasia del paciente y el médico adquieren un papel central, y la comunicación entre ellos es fundamental.
En estos contextos, es tan importante proteger la salud biológica como la autonomía de las personas para decidir acerca de su proyecto vital. En el entorno de la ERCA, el deterioro es progresivo y la interacción frecuente y prolongada. El acompañamiento es más adecuado y sostenible cuando se ha establecido una relación clínica enmarcada por el eje del vínculo. Para ello, la toma de decisiones compartida (TDC) es esencial como herramienta básica desde el inicio del proceso [2].
Ciñéndonos al ámbito clínico, podemos definir la TDC como “la interacción profesional-paciente en la que hay dos vías de intercambio de información, con la participación de ambas partes en la decisión”. Desde la indicación médica hasta la elección del paciente, los dos intervinientes construyen un espacio en el que tomar conjuntamente decisiones.
La TDC se presenta como un elemento central en la atención a las personas con ERCA, no solo por la complejidad de las decisiones clínicas que deben afrontarse, sino también por el impacto que dichas decisiones tienen en la vida cotidiana, en la calidad de vida y en el proyecto vital del paciente. A lo largo del presente artículo se abordan los principales elementos que configuran este proceso, poniendo el acento en la relación clínica, la deliberación ética, las herramientas de planificación compartida y las habilidades comunicativas necesarias para una práctica clínica centrada en la persona, con un apartado final especialmente dedicado al ámbito del manejo conservador.
2. SOBRE LA RELACIÓN CLÍNICA
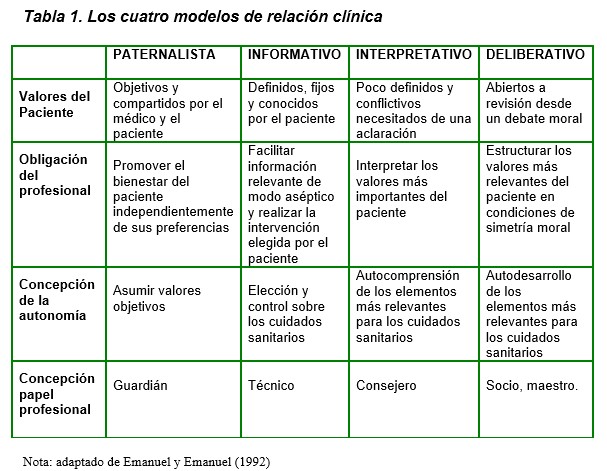
Es habitual y positivo que se desarrolle un vínculo especial, prolongado por la cronicidad e intenso por las múltiples situaciones que se van compartiendo con el paciente renal y sus familiares en la consulta de ERCA. Momentos de diagnóstico, de estabilización, de inicio de tratamientos, de crisis o de exacerbaciones son situaciones de alto impacto emocional y de desgaste, en las que los profesionales acogen, dan soporte y constituyen un marco amortiguador ante las malas noticias y/o los requerimientos derivados de los cambios de situación. En este contexto, y desde la sistematización de los modelos de relación clínica planteada por Linda y Ezequiel Emanuel [3], el modelo deliberativo se manifiesta como el más adecuado y completo. En él se comparte información, se analizan los hechos y se incorpora la deliberación en base a los valores. Profesional y paciente integran en la relación aspectos biográficos relevantes para ambas partes; ambos deben ser capaces de dar razón de sus valores y, en este contexto, sustentar una toma de decisiones terapéuticas compartida. La actividad clínica, valorada en un continuo, nos muestra que los diferentes modelos no son compartimentos estancos ni inalterables. (Tabla 1).
En la bioética contemporánea, el respeto a la autonomía del paciente en la toma de decisiones constituye uno de los principios fundamentales a seguir y este imperativo ético se ve respaldado por la normativa vigente. La Ley 41/2002 [4], básica reguladora de la autonomía del paciente destaca “el derecho del paciente a decidir libremente, después de recibir la información adecuada, entre las opciones clínicas disponibles”, y señala, a su vez, “la obligación del profesional de cumplir sus deberes de información, respetando las decisiones de los pacientes adoptadas libre y voluntariamente”.
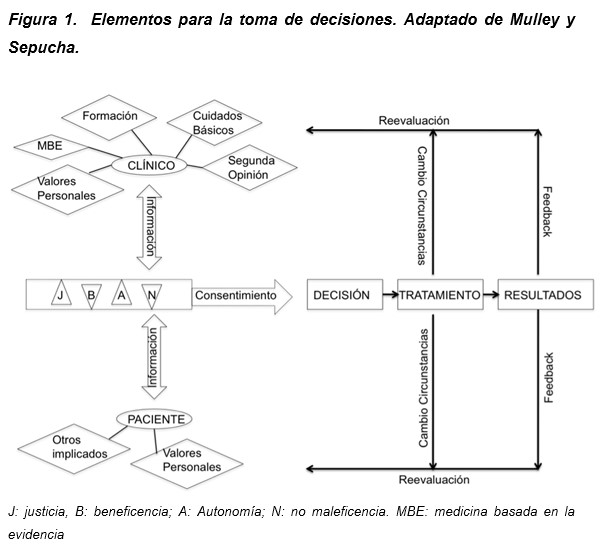
En una medicina centrada en el paciente, podemos plantearnos un proceso de deliberación y decisión en el que se identifiquen dos factores centrales, información y consentimiento, además de otros elementos que participan en la reflexión. En la (Figura 1) se presenta un modelo del proceso y de los elementos implicados (modificado de la propuesta de Mulley y Sepucha) [5].
En este modelo, el flujo de la información discurre a través de los principios de la bioética [6]. Autonomía y beneficencia, los dos principios del ámbito privado, constituyen un continuo en las consideraciones sobre la TDC; no obstante, no debemos olvidar que el principio de justicia nos exige establecer la mayor igualdad de oportunidades posible, mediante una distribución adecuada de los recursos. Asimismo, en virtud del principio de no maleficencia, los profesionales estamos obligados a no realizar ninguna actuación que esté contraindicada, ya sea por acción o por omisión. Hemos de tener en cuenta que esto no solo se aplica al ámbito puramente técnico. La comunicación con el paciente y sus familiares es en sí misma un acto clínico. Lo que decimos y lo que no decimos tiene una repercusión directa e indirecta en los resultados de salud y bienestar, directamente por la carga psicoemocional que puede conllevar el mensaje recibido por el referente sanitario, e indirectamente por la influencia de este sobre las decisiones del paciente a lo largo del proceso.
En la intervención con pacientes con enfermedades crónicas avanzadas, debemos recordar que la enfermedad no implica una pérdida de la autonomía moral. El propio proceso de TDC sobre tratamientos y cuidados es constante, cambiante y de una complejidad creciente. Se trata de anticipar aquellas situaciones que probablemente ocurrirán y que, sin una reflexión conjunta, pausada y prudente, pueden conducir a que la angustia y la presión impulsen a una decisión imprudente [7].
Aprovechamos aquí para puntualizar que, en la TDC, no hablamos de decisiones correctas o incorrectas, sino prudentes o imprudentes, en función de si respetan o no los valores y la autonomía del paciente. Si se ha informado, se ha hecho una adecuada exploración de valores y el paciente ha decidido estando ya bien adaptado y no coaccionado, la decisión está bien tomada, es prudente. Las decisiones imprudentes son las que se toman desde la angustia de cualquiera de las partes.
3. EL PROCESO DELIBERATIVO
El proceso de TDC no es un momento único ni se completa en un encuentro puntual. Se trata de un proceso y de una responsabilidad compartida tanto por los clínicos como por los pacientes y sus familias. El reconocimiento del otro como un interlocutor válido, en condiciones de simetría moral, constituye la premisa básica, junto con la actitud real de estar receptivo a los argumentos y posicionamientos de los demás y dispuesto a aprender de los mismos, algo imprescindible para que la TDC sea posible.
Como elemento clave, en primer lugar, se encuentra la necesidad de disponer de espacios formales de acompañamiento, entendidos no únicamente como lugares físicos, sino como marcos estructurados de interacción profesional-paciente. Estos espacios incluyen tanto el entorno físico en el que se desarrolla el encuentro como la estructura organizativa y la actitud del profesional que lo sostiene.
Por espacio formal entendemos, por tanto, la combinación de una estructura organizativa adecuada, una actitud profesional basada en la escucha y el respeto, y un entorno físico que permitan generar un ambiente de “acogida” y de diálogo sobre las alternativas de tratamiento renal sustitutivo (TRS), en el que la actitud central sea el respeto a los valores del paciente, atendiendo tanto a su ritmo como a su situación clínica.
Por otra parte, resulta fundamental mostrar disponibilidad y accesibilidad para reconsiderar aquellas cuestiones en las que persistan dudas, así como explicitar que cualquier decisión será apoyada, garantizando el soporte necesario con independencia del camino elegido y del resultado de este.
En relación con la metodología, los pasos a seguir se expresan de forma resumida en la (Tabla 2).
El procedimiento se inicia con la discusión sobre los hechos clínicos; es el momento de la valoración del diagnóstico, del pronóstico y de las alternativas terapéuticas. Es necesaria una clarificación no solo de los aspectos técnicos, sino también de los aspectos biográficos. Posteriormente, se identifican los conflictos, se jerarquizan y se elige el problema central (trataremos uno y, si es necesario, aplicaremos de nuevo la metodología para un segundo o más que requieran ser analizados). Conocemos que, para que haya conflicto, tiene que haber dos o más valores que se opongan entre sí, de forma que una decisión a favor de uno lesionará irremediablemente el otro. Los valores tienen que ver con lo que es importante para la persona y, en medicina, es frecuente que uno de los valores en conflicto sea la vida o la calidad de vida. Un recurso clínico de utilidad puede ser construir con el paciente una “tabla de valores” en juego y así poder identificar cuáles de ellos entran en conflicto y cuáles no.
Se completa el análisis del conflicto una vez identificados los hechos y los valores en juego mediante la explicitación de los cursos extremos de acción, es decir, aquellas opciones que priorizan de forma absoluta uno de los valores en conflicto a costa de lesionar gravemente el otro. A partir de estos extremos, se promueve la búsqueda conjunta de cursos intermedios, orientados a minimizar el daño sobre los valores en tensión y a preservar, en la medida de lo posible, aquello que resulta significativo para el paciente.
Estos cursos intermedios, entre los que se elige el (los) curso(s) óptimo(s), están estrechamente vinculados a una gestión deliberada del tiempo, entendido no solo como un recurso clínico, sino también como un elemento ético que puede permitir compatibilizar mejor los valores en conflicto. (Ejemplo: “Si lo deseas, esperaremos para intentar que acudas a la boda de tu hijo aún sin el catéter venoso central, pero es necesario que acudas todas las semanas para que vigilemos que la necesidad de hemodiálisis no sea inminente y así minimicemos los riesgos para ti”.)
Después de haber explorado el mundo de los hechos y de los valores, el siguiente paso corresponde a los deberes y sustenta la decisión conjunta, por ejemplo, sobre las diferentes opciones de trasplante, diálisis o manejo renal conservador. De cada encuentro que forma parte del proceso, han de surgir compromisos realistas por ambas partes.
4. HERRAMIENTAS PARA LA TOMA DE DECISIONES COMPARTIDA: DE LA ELABORACION DE INSTRUCCIONES PREVIAS A LA PLANIFICACION COMPARTIDA DE LA ATENCIÓN (PCA).
Dada la complejidad que presenta en múltiples ocasiones el proceso de TDC en ERCA no es lícito postergar la expresión de voluntades a momentos de reagudizaciones cuando por ejemplo el paciente está hospitalizado, sino que requiere de su participación desde los primeros momentos y a lo largo de toda la evolución de la enfermedad. Por ello la PCA resulta ser un paso fundamental para estos pacientes que se puede traducir en la clínica en una propuesta de elaboración de Instrucciones Previas (IIPP) dentro de un proceso y no solo como la firma de un documento. Las IIPP no son ni deben considerarse un mero formulario legal, sino un instrumento de claro valor psicoterapéutico que aúna diversos factores: paciente con enfermedad grave, relación clínica deliberativa, proceso de reflexión personal, familiar y profesional con el paciente, que le llevará a dejar constancia expresa de sus deseos y elecciones personales acerca del tratamiento de su enfermedad [9]. Las IIPP potencian la autonomía moral del paciente, facilitan la TDC cuando el paciente es incapaz de tomar decisiones, mediante la figura del representante, y alivia a los familiares cuando deben tomar decisiones por representación, otorgando serenidad y sentimiento de respeto hacia sus deseos explícitos. Todo esto debe ir enmarcado en un abordaje interdisciplinar y colaborativo [10].
En la cronicidad avanzada, las deficiencias físicas o funcionales no son sinónimos de pérdida de capacidad para la TDC. Ninguna de estas condiciones puede considerarse como equiparable a la deficiencia moral. Por ejemplo, un paciente con ERCA y discapacidad intelectual puede no ser capaz de tomar ciertas decisiones (ej. inclusión o no en programa de hemodiálisis) pero sí de tomar otras (ej. elegir el turno de diálisis al que asistirá, las actividades distractoras durante las sesiones, etc.) que deben ser respetadas y promovidas por su entorno [11]. La capacidad es una realidad dinámica que ha de ser valorada no sólo en función de las características del sujeto sino también en relación con la gravedad de las consecuencias de la decisión.
Debido a la escasa respuesta de la población a la realización de documentos de IIPP, se está demandando una revolución educativa para dar a conocer la PCA desde las mismas facultades de medicina [12], evitando la confusión de la parte con el todo. El diálogo clínico empático con el paciente sobre diagnóstico, tratamiento y pronóstico no puede ser sustituido sin más por un documento legal y para ello debemos entrenar a los futuros nefrólogos cuanto antes, mejor.
5. HABILIDADES COMUNICATIVAS PARA LA TOMA DE DECISIONES COMPARTIDA EN EL PACIENTE CON ERCA
El paciente en situación de ERCA y su familia afrontan escenarios de gran incertidumbre en lo referente a la comunicación pronostica. Por un lado, se convive con un lento deterioro relativamente estable. Sin embargo, por otro lado, no se puede anticipar o predecir cuándo tendrá lugar una nueva exacerbación o crisis ni cuál será su alcance. Estas particularidades hacen que ayudar a tolerar la incertidumbre sea un elemento clave en este ámbito.
Un proceso de TDC en un paciente con ERCA comienza, preferiblemente, en las fases previas al inicio de elección de tratamiento renal sustitutivo, y se va madurando en todo el recorrido asistencial. A lo largo de todo el proceso, los profesionales pueden ayudar a disminuir, amortiguar o paliar el sufrimiento ligado a la incertidumbre, en función, en gran parte, de sus actitudes ético-comunicativas. (Tabla 3).
En el contexto de la ERCA, la comunicación clínica constituye una competencia nuclear del ejercicio profesional, dada la complejidad de las decisiones a adoptar, la elevada carga emocional asociada y la dificultad para establecer pronósticos precisos. La comunicación no puede limitarse a la transmisión puntual de información biomédica, sino que debe entenderse como un proceso terapéutico, honesto y adaptado al ritmo del paciente, orientado a facilitar la comprensión de la situación clínica y a acompañar la tolerancia a la incertidumbre. Una comunicación temprana y continuada sobre objetivos de cuidado, expectativas realistas y opciones terapéuticas favorece una mayor participación del paciente en la toma de decisiones, mejora la adecuación de las intervenciones clínicas y reduce el sufrimiento evitable de pacientes y familias [13].
Las habilidades comunicativas necesarias para la TDC en ERCA incluyen la escucha activa, la validación emocional y la exploración explícita de valores, miedos y preferencias del paciente, elementos esenciales para comprender el significado que cada persona atribuye a su enfermedad y a las distintas alternativas terapéuticas. En este sentido, el Counselling y los modelos de comunicación centrados en la persona son marcos éticos y metodológicos que facilitan el acompañamiento de la ambivalencia decisional y refuerzan la autonomía moral del paciente [14]. El Counselling se define como la tecnología relacional que hace más eficaz la comunicación con el paciente para ayudar a la toma de decisiones que considere más adecuada para él con el mínimo coste emocional posible. Es un proceso interactivo que fomenta la salud, la libertad, reduce los estados emocionales adversos y favorece la adaptación a la enfermedad.
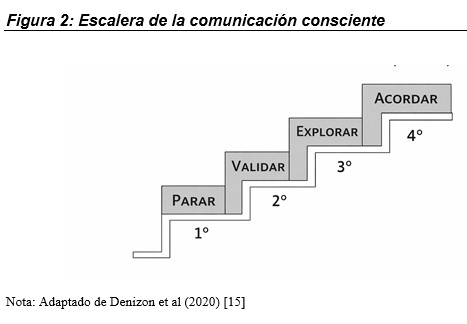
En la (Figura 2), se pueden observar los pasos esenciales que el profesional ha de seguir como guía para una comunicación efectiva en la consulta ERCA.
Es también esencial que la comunicación sea coherente y coordinada dentro de equipos interdisciplinares, evitando mensajes contradictorios y generando espacios compartidos de deliberación con el paciente y su familia, especialmente cuando se plantean decisiones complejas como la elección entre tratamientos sustitutivos y manejo renal conservador [10].
6. TOMA DE DECISIONES COMPARTIDA SOBRE EL MANEJO RENAL CONSERVADOR
Una revisión sistemática ha analizado todas las experiencias publicadas sobre manejo conservador de la ERCA [16]. Los autores destacan la heterogeneidad de los estudios existentes. El proceso de toma de decisiones para elegir la opción más adecuada de tratamiento no está incluido de forma sistemática en ninguna de las experiencias publicadas. La elección del tratamiento parece depender mucho más del nefrólogo que del propio paciente. El apoyo al paciente en los procesos de toma de decisiones es una labor esencial cuando se trata de elegir entre tratamientos activos y conservadores.
En el Hospital Universitario La Paz se está desarrollando desde el año 2013 un programa de Manejo Renal Conservador altamente estructurado, liderado por el Servicio de Nefrología y la Unidad de Cuidados Paliativos del propio hospital y que se ha extendido a otras unidades de nuestro territorio [17][18]. Este programa se inicia con una reunión interdisciplinar con paciente y familia que puede servir como ilustración de una TDC llevada a la consulta. (Figura 3).
7. CONCLUSIONES
La TDC en ERCA debe entenderse como un proceso importante en la relación clínica, que acompaña al paciente desde las fases iniciales de la enfermedad y se adapta a los cambios clínicos, emocionales y vitales que van apareciendo. No se trata de un acto único, sino de una forma de practicar la medicina que integra la mejor evidencia científica disponible, los principios de la bioética y, de manera central, los valores, preferencias y expectativas de la persona a la que se acompaña.
La relación clínica deliberativa ofrece el marco más adecuado para sostener este proceso, especialmente en un contexto de cronicidad avanzada donde la continuidad asistencial facilita la construcción de un vínculo de confianza. Dicho vínculo permite explorar los conflictos de valores que subyacen a las decisiones terapéuticas y buscar, de manera conjunta, cursos de acción prudentes y proporcionados. Así, se configura la autonomía del paciente, no como una transferencia de la responsabilidad en la toma de decisiones, sino como una capacidad que se construye y se refuerza a través del diálogo, la información comprensible y el acompañamiento profesional.
La planificación compartida permite anticipar escenarios futuros, respetar la autonomía moral del paciente incluso en situaciones de incapacidad y aliviar la carga emocional de las familias y de los equipos asistenciales. Para que estos procesos sean efectivos, resultan imprescindibles habilidades comunicativas avanzadas, una actitud ética de respeto a los valores del paciente y estructuras organizativas que faciliten el trabajo interdisciplinar.
Avanzar en la TDC en ERCA implica apostar por una atención centrada en la persona y humanizada, que reconozca la complejidad de las decisiones al final de la vida y sitúe al paciente como protagonista, acompañado por profesionales formados y comprometidos con una práctica clínica ética y de calidad.