Hemoperitoneo secundario a cuerpo lúteo hemorrágico
Introducción
La enfermedad renal crónica avanzada lleva con frecuencia al enfermo y a su equipo médico a optar por una técnica de sustitución de la función renal, entre las que se encuentra la diálisis peritoneal. Esta modalidad ofrece ventajas significativas, como ser una técnica domiciliaria, permitir una adaptación gradual al tratamiento y la posibilidad de ajustarlo a las preferencias del paciente. Sin embargo, no está exenta de complicaciones, siendo una de las más llamativas el hemoperitoneo, cuya incidencia se estima entre un 4% y un 17%. Éste, incluso en pequeñas cantidades, puede ser alarmante: tan solo 2 ml de sangre son suficientes para cambiar el color de 1 litro de líquido peritoneal [1], lo que suele facilitar su detección precoz. Aunque la mayoría de los episodios son leves y responden a un manejo conservador, representan un desafío tanto para los pacientes como para el personal sanitario, dado su potencial para generar inquietud o implicar estudios diagnósticos adicionales. En general, estos episodios no requieren interrumpir la diálisis peritoneal, pero su correcta identificación y manejo son esenciales para evitar complicaciones mayores.
Caso Clínico
Mujer de 28 años con antecedentes de vasculitis asociada a ANCA-MPO con afectación renal y pulmonar. Presentó recidiva de la vasculitis con confirmación por biopsia renal, recibiendo ciclofosfamida y corticoterapia como tratamiento de inducción, y rituximab, avacopán y azatioprina como tratamiento de mantenimiento. A pesar de ello, desarrolló enfermedad renal crónica terminal, lo que motivó el inicio de diálisis peritoneal. Tres meses después del inicio de esta, en la modalidad de diálisis peritoneal automática (DPA), y estando en remisión clínica de la vasculitis desde hacía 6 meses, presentó un episodio de infección peritoneal secundario a Staphylococcus aureus oxacilin-resistente tratado con vancomicina intraperitoneal y mupirocina tópica con buena respuesta.
Tras 5 semanas del episodio infeccioso, consultó a urgencias por un cuadro de dolor abdominal súbito nocturno durante la DPA, explicaba además una coloración rojiza del efluente peritoneal en el curso de los días previos. Se encontraba afebril, hemodinámicamente estable, destacando una palpación abdominal dolorosa sin signos de irritación peritoneal. A nivel sanguíneo destacó una anemia normocítica normocrómica con una hemoglobina de 8.5 g/dl, siendo la medición previa de 10.5 g/dl. Se obtuvo un líquido peritoneal de coloración hemática, sin turbidez, con un recuento de células nucleadas normal y 17440/mm³ de hematíes.
Se orientó como hemoperitoneo a estudio en una mujer joven en diálisis peritoneal. Las pruebas de hemostasia y plaquetas fueron normales y la paciente no estaba en tratamiento con anticoagulantes ni antiagregantes. Por la presentación aguda del dolor, se sospechó de problemas mecánicos relacionados con el catéter vs. causa ginecológica, visceral o sangrado arterial abdominal.
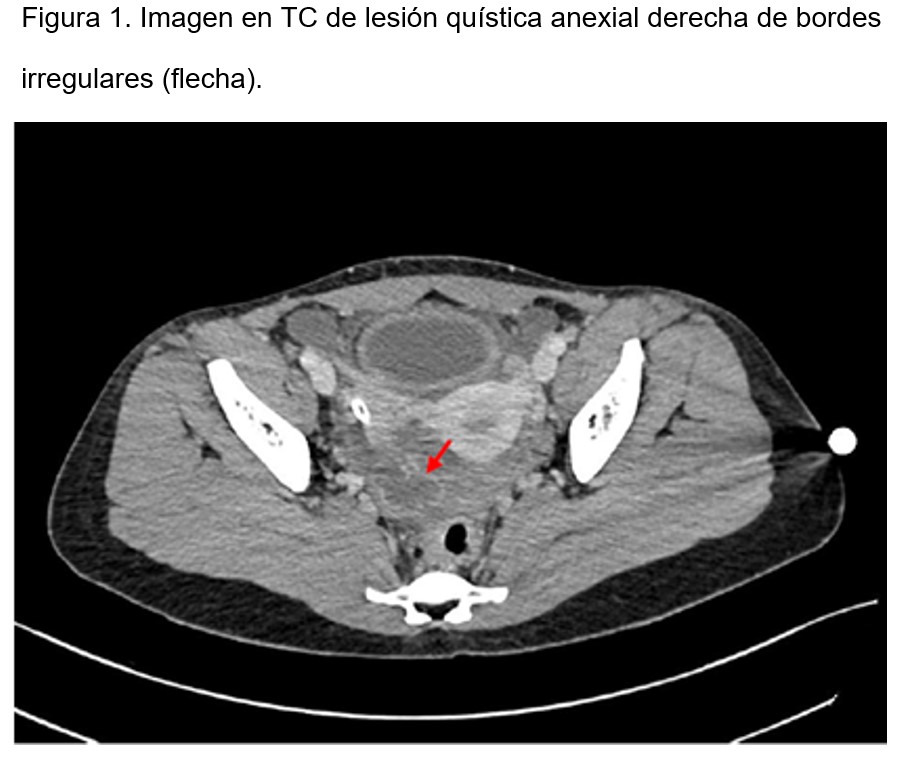
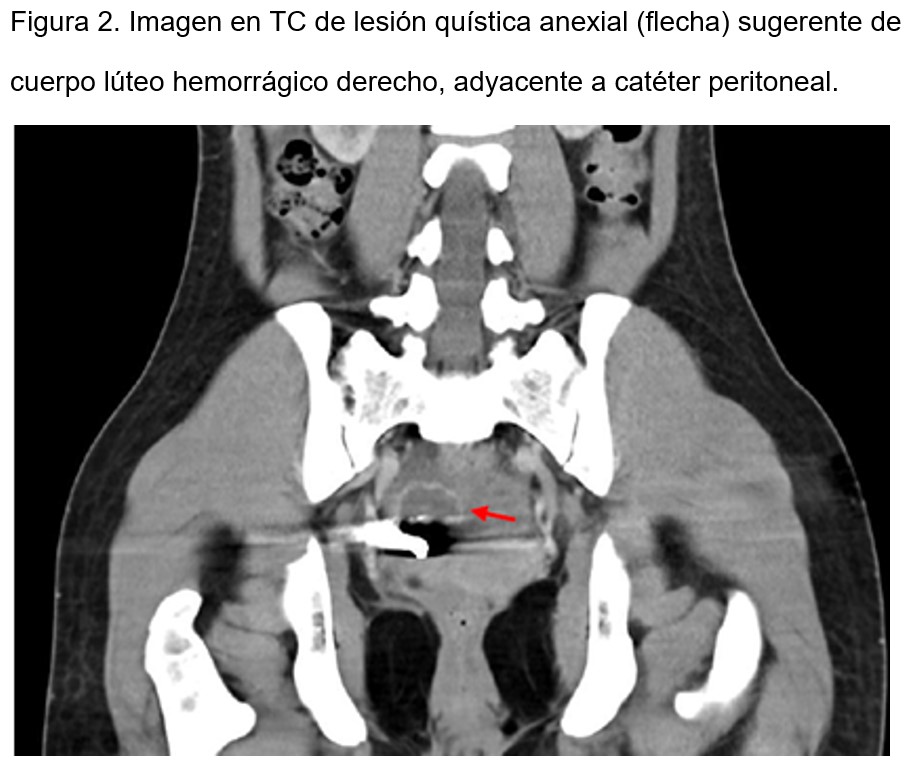
Se solicitó una tomografía computarizada abdominal con contraste la cual evidenció una lesión quística de paredes captantes y morfología irregular en el anejo derecho, de 34x26 mm, asociada a hemoperitoneo de predominio pélvico, hallazgos sugestivos de un cuerpo lúteo hemorrágico, con el extremo distal del catéter peritoneal adyacente al anexo derecho (Figura 1) y (Figura 2). Se realizó también una ecografía transvaginal que corroboró la presencia de un cuerpo lúteo hemorrágico derecho, junto a líquido libre en el saco de Douglas y a nivel preuterino. La prueba de β-HCG en orina fue negativa, no tenía criterios de intervención quirúrgica ginecológica y se optimizó el tratamiento analgésico. Presentó un nuevo evento aislado de hemoperitoneo con anemización y requerimiento transfusional.
Durante el ingreso se mantuvieron 4 recambios manuales con heparina sódica al 1% y a temperatura ambiente como tratamiento del hemoperitoneo, logrando aclaramiento del efluente peritoneal, disminución de hematíes en líquido peritoneal a 1850/mm³ en 48 horas y terapia dialítica adecuada, por lo que se decidió continuar en DPCA (diálisis peritoneal continua ambulatoria), con posibilidad de reiniciar DPA durante el seguimiento, que finalmente la paciente descartó por preferencia personal.
Comentarios
El hemoperitoneo es una complicación poco frecuente en pacientes en diálisis peritoneal y su manejo efectivo requiere identificar y tratar adecuadamente su causa subyacente. En este caso, la etiología ginecológica del hemoperitoneo, particularmente un cuerpo lúteo hemorrágico, destaca como un diagnóstico infrecuente pero crucial, subrayando la importancia de un enfoque diagnóstico multidisciplinario en mujeres en edad fértil sometidas a esta modalidad de tratamiento renal sustitutivo.
El diagnóstico diferencial del hemoperitoneo en pacientes en diálisis peritoneal incluye múltiples etiologías, desde mecánicas (perforación intestinal, traumatismo del catéter) hasta ginecológicas (endometriosis, rotura de quistes ováricos, cuerpo lúteo hemorrágico) [2]. En este caso, la ausencia de signos de irritación peritoneal y la localización del líquido en el fondo de saco de Douglas orientaron hacia una causa ginecológica. La ecografía transvaginal confirmó la presencia de un cuerpo lúteo hemorrágico, descartando patologías como torsión ovárica o endometriosis activa. Además, la ausencia de factores de riesgo para alteraciones de la coagulación contribuyó a limitar el diagnóstico diferencial.
El manejo del hemoperitoneo en esta paciente fue siguiendo nuestros protocolos, con el paso a DPCA con recambios frecuentes para la evacuación de los restos hemáticos (y evitar así el efecto fibrótico y proinflamatorio de la sangre sobre la membrana peritoneal), el uso de dializado a temperatura ambiente para promover la vasoconstricción y la adición de heparina sódica al 1% en el dializado a razón de 1000 U/L (la cual tiene una acción fibrinolítica a nivel intracavitario evitando la obstrucción del catéter por fibrina y coágulos) [3]. Esta estrategia permitió resolver el cuadro sin interrumpir la técnica de diálisis, manteniendo la continuidad del tratamiento. La decisión de evitar intervenciones quirúrgicas se fundamentó en la estabilidad hemodinámica de la paciente y la resolución espontánea del sangrado documentada en los estudios de imagen. Este enfoque conservador destaca como una opción segura y efectiva en casos similares.
Referencias
1. Cheng XB, Bargman J. Complications of Peritoneal Dialysis Part II: Nonmechanical Complications. Clin J Am Soc Nephrol. 2024 Jun 1;19(6):791-9. PMID: 38190143.
2. Perez-Díaz V, Oviedo-Gómez V, Hernández-García E, Sánchez-García L. Aumento de la presión intraabdominal y otras complicaciones. In: Montenegro Martínez J, Correa Rotter R, Riella MC, editors. Tratado de diálisis peritoneal. 3rd ed. Barcelona: Elsevier; 2021. p. 495-503.
3. Del Peso G, Bajo MA, Fontán MP, Selgas R. Effect of self-administered intraperitoneal bemiparin on peritoneal transport and ultrafiltration capacity in peritoneal dialysis patients with membrane dysfunction: A randomized, multicentre open clinical trial. Nephrol Dial Transplant. 2012;27(5):2051-8.