Adipsia Psicógena: la ausencia de sed si hay hipernatremia siempre es patológica
Introducción
La hipernatremia es un trastorno electrolítico que suele aparecer como una consecuencia de una pérdida de agua o, más raramente, de una retención de sodio. Fisiológicamente, el aumento de la tonicidad plasmática estimula la liberación de ADH y la sed. Este último es un estímulo muy potente y un mecanismo primordial, ya que incluso la máxima secreción de ADH no logrará retener agua suficiente para compensar las pérdidas si no hay una reposición. Por ello, la hipernatremia por pérdida de agua solo aparecerá junto con alteraciones de la conciencia, enfermedades o condiciones que impidan el acceso al agua.
La adipsia psicógena es una patología extremadamente inusual en la que hay una falta de sed de origen psiquiátrico. El caso muestra como sin ingesta de líquidos el riñón es incapaz de retener suficiente agua para contrarrestar las pérdidas insensibles.
Caso clínico:
Mujer de 51 años, sin antecedentes médicos de interés, fue traída al servicio de urgencias por sus compañeros de casa al notar que llevaba 2 semanas sin comer ni beber. No había tenido fiebre, ni diarrea, ni vómitos, ni ningún otros síntomas. Negaba sensación de mareo, hambre o sed. La presión arterial era 106/77 mmHg, la frecuencia cardiaca 90 lpm y la temperatura 36.4º C. Estaba orientada, comprendía y obedecía órdenes, aunque poco colaboradora. No presentaba signos de mala perfusión, pero sí sequedad de mucosas. El resto de la exploración fue anodina. Estaba en anuria.
Los análisis de sangre mostraron: leucocitos 11.920/uL (89% segmentados), hemoglobina 19 g/dL, plaquetas 119/uL, glucemia: 148 mg/dL, creatinina 6 mg/dL, BUN 226 mg/dL, Na p/o 188/9 mEq/L, Kp/o 4,8/126 mEq/L, calcio 10,2 mg/dL, pH 7,33 y bicarbonato 29,5 mEq/L; orina elemental: densidad>1.030, resto anodino.
La radiografía de tórax y el electrocardiograma fueron normales.
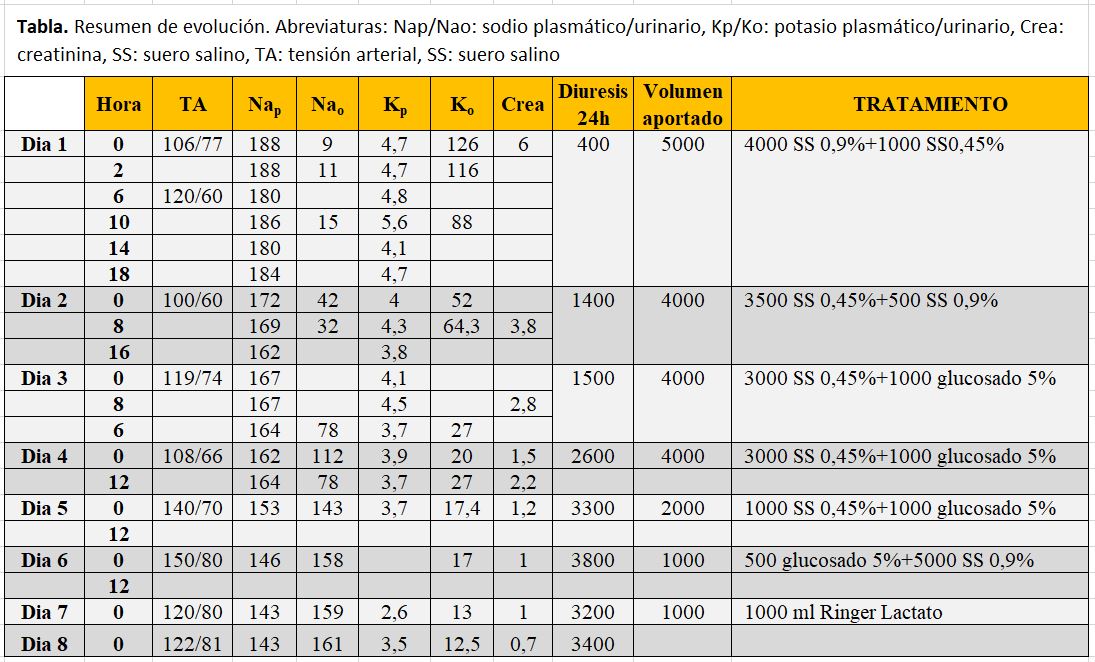
Se calculó un déficit de agua de 10 L (peso (kg) x 0.5 x [(Na actual/140)-1] y se decidió iniciar tratamiento con suero salino 0,9% con dos objetivos: lograr recuperar la diuresis y corregir la natremia lentamente. Se consideró que la ausencia de síntomas neurológicos indicaba adaptación osmótica y, por tanto, un elevado riesgo de edema cerebral. La (Tabla 1) del caso clínico, recoge la evolución de los iones en sangre y orina, diuresis y el tratamiento aportado. Se le indicó que comenzase a beber agua a lo que se negó rotundamente, alegando que no tenía sed y que no quería ingerir líquidos por temor a ser envenenada.
Se solicitó una resonancia magnética (RMN) cerebral para descartar lesiones orgánicas causantes de la ausencia de sensación de sed que mostró una lesión nodular de 0,6 cm compatible con un microadenoma hipofisario. El estudio hormonal fue normal, descartándose estos hallazgos como causantes de la adipsia. Al mismo tiempo fue valorada por el servicio de psiquiatría quienes diagnosticaron un trastorno delirante crónico y se comenzó con tratamiento con haloperidol intramuscular. La paciente explicaba que no tenía sed porque experimentaba una sensación de plenitud al beber, además de temer ser envenenada.
Al cuarto día de su ingreso, y tercer día de tratamiento neuroléptico, aceptó comenzar a beber té, mostrándose más serena y colaboradora, pero sin consciencia de enfermedad.
Se concluyó que presentaba una hipernatremia por adipsia de origen psicógeno secundaria a patología delirante crónica. Al alta, se le administró un neuroléptico de liberación retardada, indicándose seguimiento ambulatorio en el Centro de Salud Mental. En el momento del alta el Nap era 139 mEq/L. La ADH se determinó en el momento del alta (natremia normal) y el resultado fue <1,2 pg/mL.
DISCUSIÓN
Figuras y Tablas en el texto corresponden al capítulo relacionado: Trastornos del Agua Disnatremia
La defensa del organismo frente a la hipernatremia es liberar ADH y estimular la sed. Aunque la ADH proporciona la primera respuesta, la sed es el mecanismo protector fundamental, activándose con cambios en Nap de tan solo 0,5-1 mEq/L. De ese modo, en adultos en estado de alerta, con el mecanismo de la sed indemne y acceso al agua, no se sobrepasa nunca una concentración de Nap superior a 150 mEq/L. De hecho, ante una hipernatremia es obligatorio investigar la causa que lo produce y preguntarse siempre ¿por qué no ha bebido?
Las causas más comunes aparecen recogidas en la Tabla 6. La hipodipsia primaria o trastorno de la sed por disfunción hipotalámica, es una causa rara de hipernatremia crónica. Mucho menos frecuente todavía es la adipsia psicógena en la que la ausencia de sed tiene un origen psiquiátrico, estando descritos en la literatura menos de 10 casos. Si un paciente alerta está hipernatrémico habrá que pensar en una lesión hipotalámica en el centro de la sed o algún trastorno psiquiátrico. Nunca hay que olvidar que la ausencia de sed si hay hipernatremia siempre es patológica, y constituye un dato clave para el diagnóstico etiológico, obligando a descartar patología orgánica del sistema nervioso central. En nuestro caso se encontró un microadenoma no funcionante que no justificaba la adipsia.
Este caso, además de su rara etiología, aporta más información práctica para el manejo de la hipernatremia que siempre conviene tener en mente. Por un lado, llama poderosamente la atención la ausencia síntomas neurológicos a pesar de una natremia de 188 mEq/L, que lleva a pensar en los mecanismos de adaptación neuronal y que subraya la falta de correlación síntomas-natremia. De hecho, las alteraciones del comportamiento sólo mejoraron tras la administración de neurolépticos, reforzando su origen psiquiátrico. Se sabe que la adaptación neuronal a la hiperosmolalidad es completa en 5-7 días. Si calculamos unas pérdidas insensibles mínimas de 0.5 L/día y una diuresis mínima de 0.3-0.5 L/día, el déficit de 10 L se habría producido en 10-12 días, y habría dado tiempo a una adaptación progresiva. Esto llevado al campo clínico indica un alto riesgo de edema cerebral si se hace una corrección rápida. Por ello para la reposición se hizo un aporte de suero isotónico inicialmente y determinaciones repetidas de natremia que minimizaran los riesgos.
Otro aspecto llamativo es la dificultad de determinar la volemia. Por un lado, encontrábamos escasos signos clínicos de hipovolemia en cuanto a valor de presión arterial, frecuencia cardíaca o signos cutáneos y por otro, anuria y fracaso renal prerrenal, que sí son indicadores de hipovolemia. La presencia de un fracaso renal agudo, aunque sin criterios de necesitar hemodiálisis, hizo que se administrara inicialmente suero fisiológico, pasando luego a hiposalino con mayor aporte de agua. Es necesario recordar que una vía de reposición ideal es la oral, pero en este caso sólo comenzó más tarde y tras haber recibido tratamiento psiquiátrico por la negativa a beber de la paciente.
Siguiendo el algoritmo diagnóstico de la Figura 3 nos quedaríamos en el lado del volumen extracelular disminuido con oliguria. Si miramos los iones en orina, desde el punto vista de hipernatremia no "cuadrarían" ya que Nap > Nao+Ko, y nos dicen que la orina está inapropiadamente diluida y que es la causa de la pérdida de agua, contribuyendo al aumento de la concentración de sodio plasmático. En este caso, la valoración de los iones en orina es compleja, ya que tanto el fracaso renal agudo con pérdida de la capacidad de concentración urinaria como la diuresis mínima obligada para la pérdida de osmoles inducen pérdida de agua libre. El caso ilustra perfectamente la complejidad que a veces tienen los algoritmos teóricos en la práctica diaria y sobre los ajustes de la función en situaciones extremas. El aclaramiento de agua libre de electrolitos es una práctica fácil y útil avalada en múltiples publicaciones, pero cuya validez puede no ser exacta en todas las circunstancias.
Como parte del diagnóstico etiológico y por la imagen de microadenoma hipofisario, se hicieron varias determinaciones hormonales, que fueron normales. Se midió vasopresina pero cuando ya se había resuelto el cuadro y con natremia normal. La medida de vasopresina es compleja y su valor hay que verlo junto a la natremia, no estando claro cual es su lugar en el diagnóstico de los trastornos del agua.
Para finalizar, la presencia de síntomas (aguda vs. crónica) y la situación de volemia son importantes para la velocidad y líquido de reposición tal como ilustra la Figura 4. En general, para disminuir el riesgo de edema cerebral se aconseja corregir lentamente, sobre todo si hay síntomas. Aunque se puede calcular el déficit de agua, hay que tener en cuenta que esta fórmula es orientativa y no tiene en cuenta las pérdidas isosmóticas que hayan ocurrido y que habrá que valorarlas en su contexto clínico. Por eso es fundamental la monitorización frecuente de la concentración de Nap y Nao para ajustar la reposición.
En resumen, este caso presenta una situación de hipernatremia extrema sin síntomas neurológicos causada por una adipsia psicógena y sirve para ilustrar aspectos que desde el punto de vista clínico son muy relevantes:
a) Importancia de la sed
b) Fisiopatología de la hipernatremia: su lenta instauración y adaptación neuronal,
c) La importancia del déficit de agua respecto a la de sodio con pocos signos de hipovolemia,
d) La necesidad de una reposición lenta,
e) La utilidad práctica del concepto de aclaramiento de agua libre de electrolitos y sus posibles limitaciones.